Αρτηριακές παθήσεις
Νεφραγγειακή υπέρταση ονομάζουμε την κατάσταση της αυξημένης αρτηριακής πίεσης λόγω βλάβης των νεφρών. Η νόσος αυτή ελέγχεται συνήθως με αντιϋπερτασικά φάρμακα. Κάποιοι ασθενείς όμως μπορούν να ωφεληθούν μετά από αγγειοπλαστική, τοποθέτηση στεντ ή χειρουργική επέμβαση στις αρτηρίες που στέλνουν αίμα στα νεφρά.
Που οφείλεται η Νεφραγγειακή υπέρταση;
Η νεφραγγειακή υπέρταση οφείλεται σε στένωση των αρτηριών που στέλνουν αίμα στα νεφρά. Αυτό μπορεί να συμβεί είτε στην μία νεφρική αρτηρία (του δεξιού ή του αριστερού νεφρού), είτε και στις 2 νεφρικές αρτηρίες 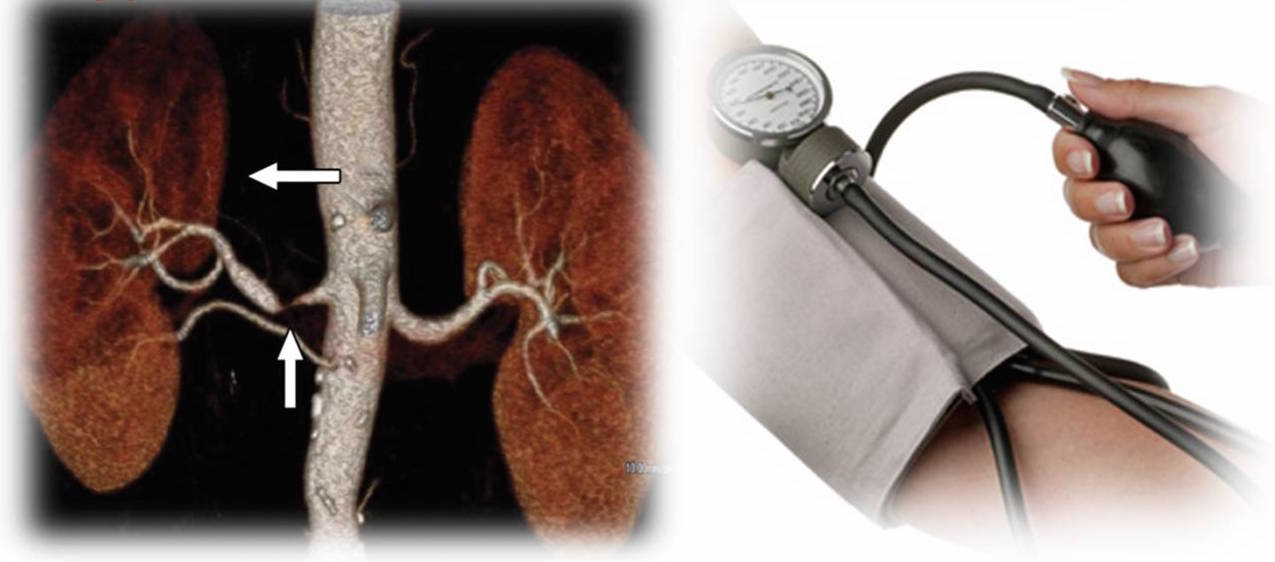 (και των δύο νεφρών). Η κατάσταση αυτή χαρακτηρίζεται ως στένωση των νεφρικών αρτηριών. Όταν τα νεφρά δέχονται μικρότερη ποσότητα αίματος, απ΄ότι φυσιολογικά, δεν μπορούν να διακρίνουν αν η μικρότερη ροή αίματος οφείλεται σε κάποια στένωση της αντίστοιχης νεφρικής αρτηρίας ή σε μείωση του συνολικού όγκου αίματος (π.χ. αφυδάτωση). Πιο συγκεκριμένα, τα νεφρά «αντιλαμβάνονται» αυτή την κατάσταση ως μείωση του συνολικού όγκου του αίματος και ανταποκρίνονται με την έκκριση ορμονών, που έχουν ως αποτέλεσμα την κατακράτηση αλατιού και νερού. Τα αγγεία γεμίζουν με επιπλέον υγρά, αυτά της κατακράτησης, και έτσι η αρτηριακή πίεση αυξάνεται.
(και των δύο νεφρών). Η κατάσταση αυτή χαρακτηρίζεται ως στένωση των νεφρικών αρτηριών. Όταν τα νεφρά δέχονται μικρότερη ποσότητα αίματος, απ΄ότι φυσιολογικά, δεν μπορούν να διακρίνουν αν η μικρότερη ροή αίματος οφείλεται σε κάποια στένωση της αντίστοιχης νεφρικής αρτηρίας ή σε μείωση του συνολικού όγκου αίματος (π.χ. αφυδάτωση). Πιο συγκεκριμένα, τα νεφρά «αντιλαμβάνονται» αυτή την κατάσταση ως μείωση του συνολικού όγκου του αίματος και ανταποκρίνονται με την έκκριση ορμονών, που έχουν ως αποτέλεσμα την κατακράτηση αλατιού και νερού. Τα αγγεία γεμίζουν με επιπλέον υγρά, αυτά της κατακράτησης, και έτσι η αρτηριακή πίεση αυξάνεται.
Η στένωση της μίας ή και των δύο νεφρικών αρτηριών συχνότερα οφείλεται σε αθηρωσκλήρυνση (σκλήρυνση των αρτηριών). Πρόκειται για την ίδια παθολογική κατάσταση που προκαλεί καρδιακά ή εγκεφαλικά επεισόδια. Ένας λιγότερο συχνός λόγος στένωσης μίας νεφρικής αρτηρίας είναι η ινομυϊκή δυσπλασία. Αυτή η νόσος χαρακτηρίζεται από κακή κατασκευή των νεφρικών αρτηριών για λόγους που δεν είναι ξεκάθαροι.
Ποια τα συμπτώματα της νεφραγγειακής υπέρτασης;
Η νεφραγγειακή υπέρταση στην πλειονότητα των περιπτώσεων δεν έχει συμπτώματα. Η στένωση των νεφρικών αρτηριών δεν είναι κάτι που κάποιος μπορεί να αισθανθεί. Ομοίως, η αυξημένη αρτηριακή πίεση, δεν προκαλεί κανένα σύμπτωμα, παρά μόνο σε περιπτώσεις που είναι εξαιρετικά υψηλή. Σε αυτές τις εξαιρετικές περιπτώσεις τα συνήθη συμπτώματα είναι:
- Πονοκέφαλος
- Σύγχυση
- Θολή ή διπλή όραση
- Αιματηρά ούρα
- Ρινορραγία (αιμορραγία από την μύτη)
Η συντριπτική πλειοψηφία των ασθενών με νεφραγγειακή υπέρταση, ποτέ δεν βιώνει κάποιο από τα παραπάνω συμπτώματα. Αυτός ακριβώς είναι και ο λόγος που η νεφραγγειακή υπέρταση θεωρείται ύπουλη νόσος, μιας και συχνά γίνεται βλάβη σε διάφορα όργανα του σώματος, χωρίς ο ασθενής να αντιλαμβάνεται το παραμικρό.
Έτσι, η νεφραγγειακή υπέρταση προκαλεί, κυρίως, βλάβες στα νεφρά. Αυτό καταγράφεται ως μία σταδιακή έκπτωση της νεφρικής λειτουργίας, χωρίς, τουλάχιστον στα αρχικά στάδια, να εκδηλώνονται κάποια συμπτώματα.
Η υποψία για την νόσο από τον ιατρό μπαίνει συνήθως όταν η αρτηριακή πίεση ελέγχεται δύσκολα, όταν χρησιμοποιούνται πολλά φάρμακα για τον έλεγχό της, ή όταν υπάρχει μια έκπτωση της νεφρικής λειτουργίας, χωρίς αυτή να μπορεί να εξηγηθεί διαφορετικά.
Ποια η θεραπεία της νεφραγγειακής υπέρτασης;
Η αρχική θεραπεία της νόσου γίνεται με φάρμακα, με τα οποία προσπαθούμε να ελέγξουμε την αρτηριακή πίεση. Η φαρμακευτική αυτή αγωγή είναι αποτελεσματική στους περισσότερους ανθρώπους με νεφραγγειακή υπέρταση, αν και συνήθως χρειάζονται περισσότερα του ενός φάρμακων για τον ικανοποιητικό έλεγχο της πιέσεως. Σε μερικούς ασθενείς με στένωση της νεφρικής αρτηρίας ο έλεγχος της πιέσεως είναι δύσκολος, ακόμα και στην περίπτωση που αυτοί λαμβάνουν 3 ή περισσότερα αντιϋπερτασικά φάρμακα. Σε μια τέτοια κατάσταση είναι συχνά αποτελεσματική μια πιο επεμβατική θεραπεία όπως εξηγείται παρακάτω:
- Αγγειοπλαστική. Ο χειρουργός εισάγει μέσα σε μια μεγάλη αρτηρία της βουβωνικής περιοχής ένα καθετήρα, ο οποίος προωθείται μέχρι την νεφρική αρτηρία. Στο άκρο του καθετήρα, ο οποίος βρίσκεται μέσα στην νεφρική αρτηρία, στο σημείο της στένωσης, φουσκώνει ένα μπαλλόνι για μερικά δευτερόλεπτα. Το φουσκωμένο μπαλλόνι διατείνει την στενωμένη αρτηρία έτσι ώστε να ο αυλός της να αποκτήσει φυσιολογική διάμετρο και να αποκατασταθεί η ροή του αίματος μέσα στην αρτηρία. Εν συνεχεία το μπαλλόνι απομακρύνεται από το σώμα του ασθενούς.
- Τοποθέτηση στεντ (stent). Μετά την αγγειοπλαστική με μπαλλόνι έχουμε την επιλογή να τοποθετήσουμε στην περιοχή της στένωσης έναν μεταλλικό ενδονάρθηκα (στεντ). Ο ενδονάρθηκας αυτός είναι ένας μεταλλικός κύλινδρος, ο οποίος εισάγεται μέσα στην αρτηρία κλεισμένος, ο οποίος εν συνεχεία ανοίγει για να στηρίξει τα στενωμένα τοιχώματα της νεφρικής αρτηρίας και να τα κρατήσει ανοιχτά. Η τεχνική αυτή έχει παρουσιάζει καλύτερα αποτελέσματα από την απλή αγγειοπλαστική.
- Ανοιχτή χειρουργική επέμβαση. Ο χειρουργός παρακάμπτει το στενωμένο τμήμα της νεφρικής αρτηρίας με την χρήση κάποιου μοσχεύματος. Η ανοιχτή χειρουργική επέμβαση αποτελεί επιλογή μόνο σε περίπτωση όπου η αγγειοπλαστική ή το στεντ δεν μπορούν να εφαρμοστούν.
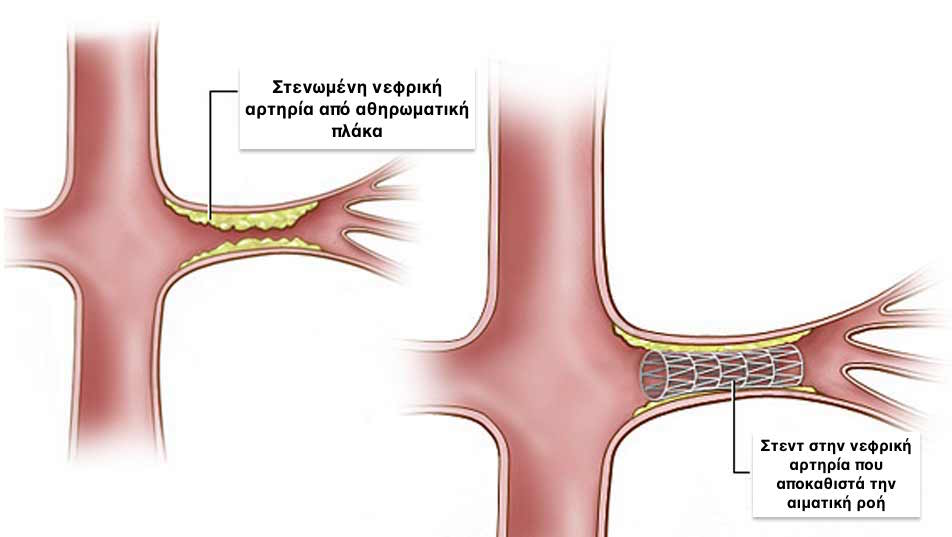
Μετά από την ανοιχτή χειρουργική επέμβαση οι περισσότεροι ασθενείς παρουσιάζουν μείωση της αρτηριακής τους πίεσης και σε κάποιες περιπτώσεις μπορεί να παρατηρηθεί ακόμα και διακοπή όλων των αντιϋπερτασικών φαρμάκων. Καλά αποτελέσματα παρατηρούνται και με την χρήση του στεντ, αν και πολλές φορές μπορεί να χρειαστεί επανάληψη της επέμβασης προκειμένου να διατηρηθεί το καλό αποτέλεσμα στο βάθος του χρόνου. Η απλή αγγειοπλαστική είναι λιγότερο αποτελεσματική σε σχέση με τις δύο πρώτες μεθόδους.
Τέλος, τα αποτελέσματα αναμένονται να είναι καλύτερα σε περιπτώσεις βλάβης της μιας νεφρικής αρτηρίας, παρά και των δύο.
Τι είναι η χρόνια μεσεντέριος ισχαιμία;
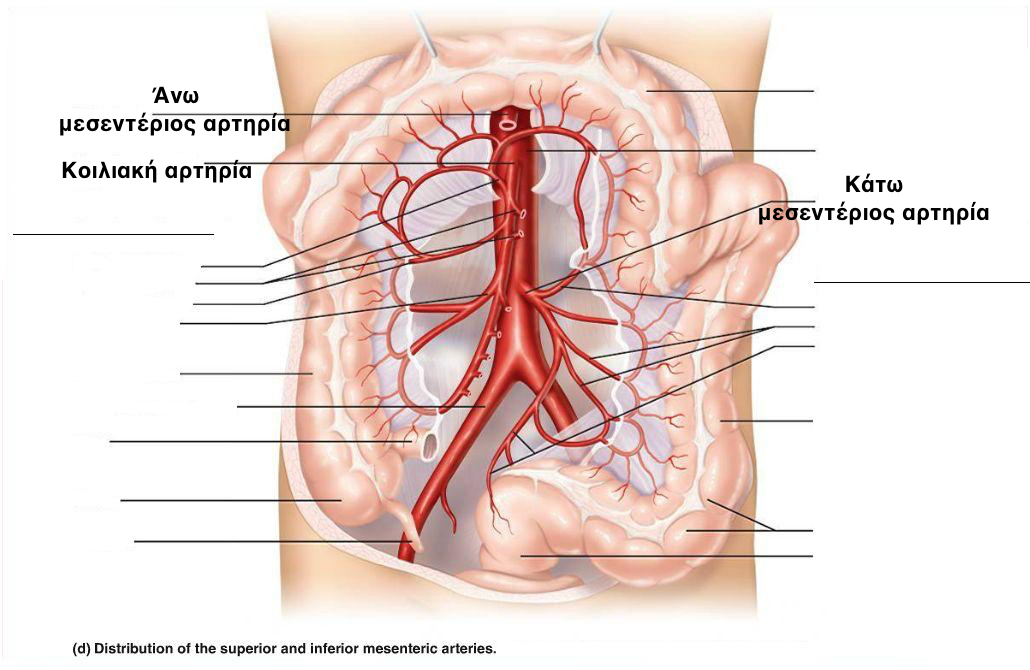 Οι αρτηρίες του μεσεντερίου είναι αγγεία-κλάδοι της αορτής που στέλνουν αίμα στο έντερο. Χρόνια μεσεντέριο ισχαιμία έχουμε όταν το αίμα δεν μπορεί να κυκλοφορίσει ελεύθερα μέσα σε αυτές τις αρτηρίες, όπως θα έπρεπε, με αποτέλεσμα τα έντερα να μην μπορούν να λάβουν την απαραίτητη ποσότητα οξυγόνου, προκειμένου να λειτουργούν φυσιολογικά. Η μεσεντέριος ισχαιμία συνήθως προσβάλει το λεπτό έντερο, αλλά μπορεί να προσβάλει ακόμα και άλλα ενδοκοιλιακά όργανα όπως το παχύ έντερο, το συκώτι και το στομάχι.
Οι αρτηρίες του μεσεντερίου είναι αγγεία-κλάδοι της αορτής που στέλνουν αίμα στο έντερο. Χρόνια μεσεντέριο ισχαιμία έχουμε όταν το αίμα δεν μπορεί να κυκλοφορίσει ελεύθερα μέσα σε αυτές τις αρτηρίες, όπως θα έπρεπε, με αποτέλεσμα τα έντερα να μην μπορούν να λάβουν την απαραίτητη ποσότητα οξυγόνου, προκειμένου να λειτουργούν φυσιολογικά. Η μεσεντέριος ισχαιμία συνήθως προσβάλει το λεπτό έντερο, αλλά μπορεί να προσβάλει ακόμα και άλλα ενδοκοιλιακά όργανα όπως το παχύ έντερο, το συκώτι και το στομάχι.
Η μεσεντέριος ισχαιμία εμφανίζεται όταν ένα ή περισσότερα μεσεντερικά αγγεία στενεύουν ή κλείνουν εντελώς, εμποδίζοντας την απρόσκοπτη ροή αίματος προς το έντερο. Αρχικά, η μεσεντέριος ισχαιμία παρουσιάζεται με πολύ σοβαρό κοιλιακό πόνο. Με το πέρασμα του χρόνου, η ισχαιμία γίνεται ολοένα και πιο σοβαρή με αποτέλεσμα οι ιστοί του εντέρου να μην μπορούν να επιβιώσουν! Στην χρόνια μεσεντέριο ισχαιμία η εξέλιξη της νόσου γίνεται κατά την διάρκεια μεγάλου χρονικού διαστήματος.
Ποια είναι τα συμπτώματα;
Το χαρακτηριστικό σύμπτωμα στην μεσεντέριο ισχαιμία είναι ο έντονος κοιλιακός πόνος 15 με 60 λεπτά μετά από ένα γεύμα. Ο πόνος μπορεί να εμφανιστεί σε διάφορες περιοχές της κοιλιάς, συνήθως όμως προς το κέντρο του επάνω τμήματος της κοιλιακής χώρας. Ο πόνος συνήθως διαρκεί 60 έως 90 λεπτά και μετά εξαφανίζεται. Δυστυχώς, επανεμφανίζεται με το επόμενο γεύμα. Οι περισσότεροι ασθενείς χάνουν μεγάλο ποσοστό του βάρους τους διότι, αν και πεινούν, αποφεύγουν το φαγητό για να μην πονέσουν.
Κάποιες φορές τα συμπτώματα δεν είναι τόσο χαρακτηριστικά, όπως τα περιγράψαμε, και η κλινική εικόνα μοιάζει με άλλες εντερικές παθήσεις. Σε αυτή την περίπτωση δεν μπορεί να γίνει η διάγνωση αν δεν προηγηθεί κατάλληλος εργαστηριακός και απεικονιστικός έλεγχος. Εκτός από τον κοιλιακό πόνοκαι την απώλεια βάρους, άλλα συμπτώματα της χρόνιας μεσεντερίου ισχαιμίας μπορεί να είναι:
- Διάρροια
- Ναυτία
- Έμετος
- Φουσκώματα
- Δυσκοιλιότητα
Τι προκαλεί την χρόνια μεσεντέριο ισχαιμία;
Η συχνότερη αιτία χρόνιας μεσεντερίου ισχαιμίας είναι η αθηρωσκλήρυνση, η οποία στενεύει ή κλείνει εντελώς αρτηρίες του σώματος, προκαλώντας διαφορετικά συμπτώματα ανάλογα με το όργανο που πάσχει. Οι φυσιολογικές αρτηρίες έχουν ομαλό αυλό και η ροή του αίματος πραγματοποιείται μέσα σε αυτές απρόσκοπτα, χωρίς εμπόδια. Η αθηρωσκλήρυνση προσβάλει διάφορες αρτηρίες, περιλαμβάνοντας και τα μεσεντέρια αγγεία, κλείνοντάς τα με μια «κολλώδη ουσία» που είναι γνωστή ως αθηρωματική πλάκα. Η αθηρωματική πλάκα είναι φτιαγμένη κυρίως από λιπαρές ουσίες και καθώς αναπτύσσεται στο εσωτερικό μιας αρτηρίας την στενεύει και την σκληραίνει, εμποδίζοντας την ομαλή ροή του αίματος προς το όργανο που αυτή τροφοδοτεί με αίμα.
Η χρόνια μεσεντέριος ισχαιμία εμφανίζεται συχνότερα σε ασθενείς άνω των 60 ετών με ιστορικό καπνίσματος, υψηλής αρτηριακής πίεσης και υψηλής χοληστερόλης
Ποιες είναι οι διαγνωστικές εξετάσεις που πρέπει να γίνουν;
Μετά την λήψη του απαραίτητου ιατρικού ιστορικού και την κλινική εξέταση από ειδικό γιατρό, κατάλληλες εξετάσεις απαιτούνται τόσο για διαγνωστικούς όσο και για θεραπευτικούς λόγους. Αυτές είναι:
- Αγγειογραφία. Πρόκειται για μία επεμβατική απεικονιστική εξέταση με την οποία σκιαγραφούνται οι αρτηρίες με ειδική χρωστική, η οποία εγχύεται από ένα σημείο προσπέλασης. Το σημείο προσπέλασης είναι συνήθως η βουβωνική περιοχή ή το άνω άκρο. Η αρτηρία προσπέλασης παρακεντάται και εισάγεται μέσα σε αυτή ένας λεπτός πλαστικός σωλήνας που ονομάζεται καθετήρας. Μέσω του καθετήρα χορηγείται η χρωστική ουσία στα εξεταζόμενα αγγεία και ταυτοχρόνως λαμβάνονται απλές ακτινογραφίες, οι οποίες μας απεικονίζουν την ανατομία των αρτηριών.
- Υπερηχογραφικός έλεγχος. Πρόκειται για ανώδυνη, μη επεμβατική μέθοδο ελέγχου της αιματικής ροής, προκειμένου να βγουν συμπεράσματα αν υπάρχουν στενώσεις ή αποκλεισμοί στις μεσεντέριες αρτηρίες.
- Αξονική αγγειογραφία. Πρόκειται για αξονική τομογραφία, η οποία δημιουργεί τρισδιάστατες εικόνες των αρτηριών, αλλά και των υπολοίπων οργάνων της κοιλιάς. Είναι χρήσιμη λόγω των πλούσιων ανατομικών πληροφοριών που δίνει, χωρίς να είναι τόσο επεμβατική μέθοδος, συγκριτικά με την αγγειογραφία.
- Μαγνητική αγγειογραφία. Όπως και η αξονική τομογραφία, δημιουργεί τρισδιάστατες εικόνες των αρτηριών της κοιλιάς, καθώς και των άλλων ενδοκοιλιακών οργάνων. Το μειονέκτημά της είναι η αδυναμία λήψης καλών εικόνων στην περίπτωση μεταλλικών προθέσεων στο σώμα, όπως ένας βηματοδότης ή μια τεχνητή μεταλλική άρθρωση.
Πώς αντιμετωπίζεται η χρόνια μεσεντέριος ισχαιμία;
Ο στόχος της θεραπείας στην χρόνια μεσεντέριο ισχαιμία είναι η αποκατάσταση της ροής του αίματος στις αποκλεισμένες αρτηρίες, πριν οι εντερικές βλάβες καταστούν μόνιμες.
Ένας τρόπος αποκατάστασης της αιματικής ροής στις μεσεντέριες αρτηρίες είναι η ενδαρτηρεκτομή της αορτής. Οι μεσεντέριες αρτηρίες ξεκινούν από την αορτή και τα αθηρώματα (οι πλάκες που κλείνουν τις αρτηρίες) υπάρχουν συνήθως στα αρχικά τμήματα των αρτηριών, κοντά στην αορτή. Σε επέμβαση ενδαρτηρεκτομής αφαιρείται το αθήρωμα (η πλάκα) που κλείνει τις αρτηρίες. Αυτό γίνεται με μεγάλη τομή στην κοιλιακή χώρα.
Μία άλλη επιλογή είναι η επέμβαση παράκαμψης (bypass). Ο χειρουργός κατασκευάζει μία παράκαμψη χρησιμοποιώντας, είτε μία φλέβα του κάτω άκρου, είτε κάποιο συνθετικό, πλαστικό μόσχευμα με την μορφή σωλήνα. Το ένα άκρο του μοσχεύματος ράβεται κεντρικότερα της βλάβης και το άλλο περιφερικότερα.
Τα αρτηριακά έλκη των κάτω άκρων προκαλούνται λόγω μειωμένης αιμάτωσης των ιστών, κάτι το οποίο σχεδόν πάντα οφείλεται σε αθηρωσκλήρυνση. Στην αθηρωσκλήρυνση τα αγγεία βουλώνουν από υλικό που περιέχει λίπος και είναι γνωστό ως αθήρωμα ή αθηρωματική πλάκα.
Η χοληστερίνη, καθώς και άλλα είδη λίπους, εγκαθίστανται στο εσωτερικό των αρτηριών, τις στενεύουν, τις σκληραίνουν και έτσι δυσκολεύεται η ροή του αίματος προς τους ιστούς.
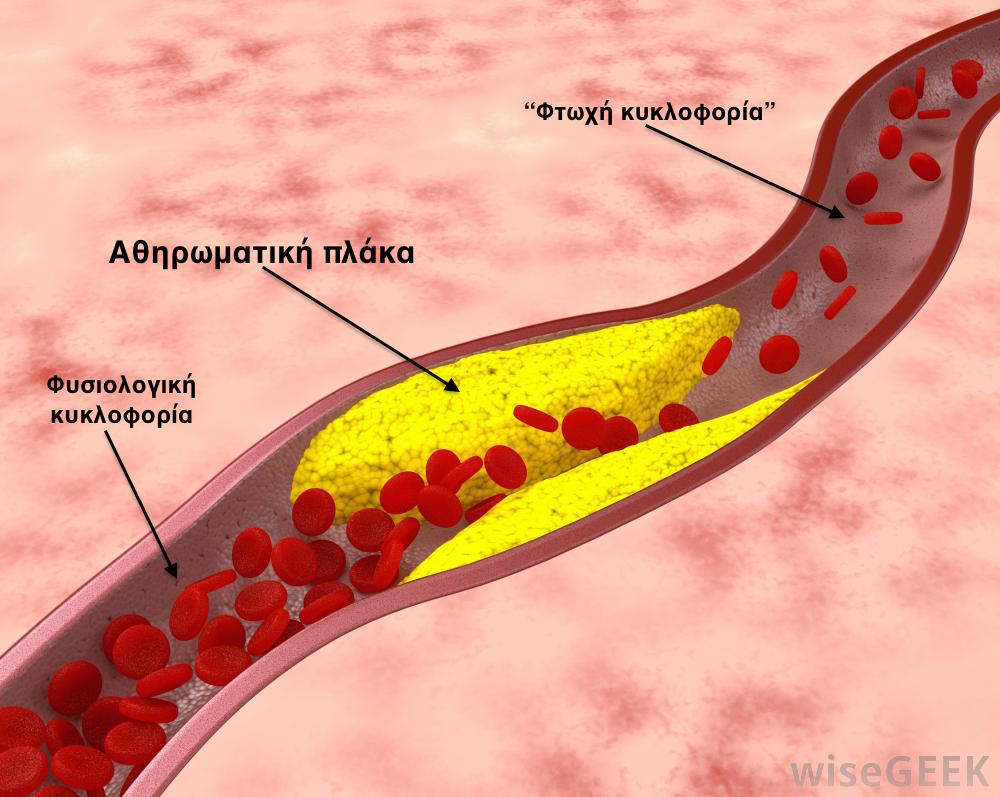 Έτσι, ακόμα και μια μικρή δερματική βλάβη, που μπορεί να προκληθεί για παράδειγμα από μία απλή γρατσουνιά, δεν μπορεί να επουλωθεί, λόγω της κακής αιμάτωσης του δέρματος και των ιστών κάτω από αυτό. Η "απλή" αυτή δερματική βλάβη, κάλλιστα μπορεί να εξελιχθεί σε ένα μεγάλο έλκος ή και νέκρωση του ιστού, γνωστή και ως γάγγραινα. Βεβαίως, σε περιπτώσεις πολύ σοβαρής ισχαιμίας των ιστών, δεν απαιτείται κάποιος μικροτραυματισμός για να οδηγηθούμε σε φαινόμενα γάγγραινας. Πολύ απλά, οι ιστοί νεκρώνονται από την απώλεια οξυγόνου, λόγω της αδυναμίας του αίματος να φτάσει σε αυτούς.
Έτσι, ακόμα και μια μικρή δερματική βλάβη, που μπορεί να προκληθεί για παράδειγμα από μία απλή γρατσουνιά, δεν μπορεί να επουλωθεί, λόγω της κακής αιμάτωσης του δέρματος και των ιστών κάτω από αυτό. Η "απλή" αυτή δερματική βλάβη, κάλλιστα μπορεί να εξελιχθεί σε ένα μεγάλο έλκος ή και νέκρωση του ιστού, γνωστή και ως γάγγραινα. Βεβαίως, σε περιπτώσεις πολύ σοβαρής ισχαιμίας των ιστών, δεν απαιτείται κάποιος μικροτραυματισμός για να οδηγηθούμε σε φαινόμενα γάγγραινας. Πολύ απλά, οι ιστοί νεκρώνονται από την απώλεια οξυγόνου, λόγω της αδυναμίας του αίματος να φτάσει σε αυτούς.
Τα αρτηριακά έλκη και η γάγγραινα χαρακτηρίζουν τα τελικά στάδια της περιφερικής αγγειοπάθειας (περιφερική ισχαιμία των κάτω άκρων) και αποτελούν απόλυτη ένδειξη για επέμβαση επαναιμάτωσης στην περίπτωση που δεν μπορεί να γίνει επούλωση, παρά την άριστη περιποίηση (καθαρισμό) του έλκους ή των νεκρωμένων ιστών. Επιπλέον, τα αρτηριακά έλκη και η γάγγραινα συνοδεύονται από ισχυρό πόνο, στοιχείο που αποτελεί επιπρόσθετο παράγοντα προκειμένου να γίνει μια επέμβαση επαναιμάτωσης.
Επέμβαση επαναιμάτωσης θεωρείται η επέμβαση, η οποία, είτε ανοίγει την βλάβη της αρτηρίας (αγγειοπλαστική με μπαλλόνι ή stent, ή ενδοαυλική αθηρεκτομή), είτε παρακάμπτει την βλάβη με κάποιο μόσχευμα (επέμβαση bypass). Το αποτέλεσμα, σε κάθε περίπτωση, είναι να φτάσει ικανή ποσότητα αίματος στα πόδια, προκειμένου να μπορέσει να γίνει ομαλά η διαδικασία επουλώσης και οι ιστοί να παραμένουν βιώσιμοι (ζωντανοί), μακριά από κινδύνους για πληγές και γάγγραινες.
Επιπλέον, είναι σημαντικό να καταλάβει κανείς ότι ένας χειρουργικός καθαρισμός νεκρωμένων ιστών, αν γίνει χωρίς να έχει προηγηθεί κάποια επιτυχής επέμβαση επαναιμάτωσης, μπορεί να οδηγήσει σε νέα γάγγραινα. Πολύ απλά, αν φύγει ο νεκρωμένος ιστός και μείνει ο ισχαιμικός (δηλαδή ο φτωχός σε αίμα) δεν θα επουλώσει και έτσι θα εμφανιστεί νέα γάγγραινα. Γενικά, πρώτα στέλνουμε αίμα στο πόδι και εν συνεχεία κάνουμε καθαρισμό του ποδιού από νεκρωμένους ιστούς, για να μην κινδυνέψει από γάγγραινα ο ιστός που θα μείνει στο σώμα, μετά τον καθαρισμό.
Τι είναι η περιφερική αποφρακτική αγγειοπάθεια;
 Οι αρτηρίες αποτελούν μέρος του αγγειακού μας συστήματος και η σωστή λειτουργία τους είναι ζωτικής σημασίας, καθώς είναι τα αγγεία εκείνα που μεταφέρουν οξυγονωμένο αίμα από την καρδιά προς τα υπόλοιπα όργανα του σώματος. Το οξυγονωμένο αίμα είναι αυτό που κρατά όλους τους ιστούς του σώματος ζωντανούς...
Οι αρτηρίες αποτελούν μέρος του αγγειακού μας συστήματος και η σωστή λειτουργία τους είναι ζωτικής σημασίας, καθώς είναι τα αγγεία εκείνα που μεταφέρουν οξυγονωμένο αίμα από την καρδιά προς τα υπόλοιπα όργανα του σώματος. Το οξυγονωμένο αίμα είναι αυτό που κρατά όλους τους ιστούς του σώματος ζωντανούς...
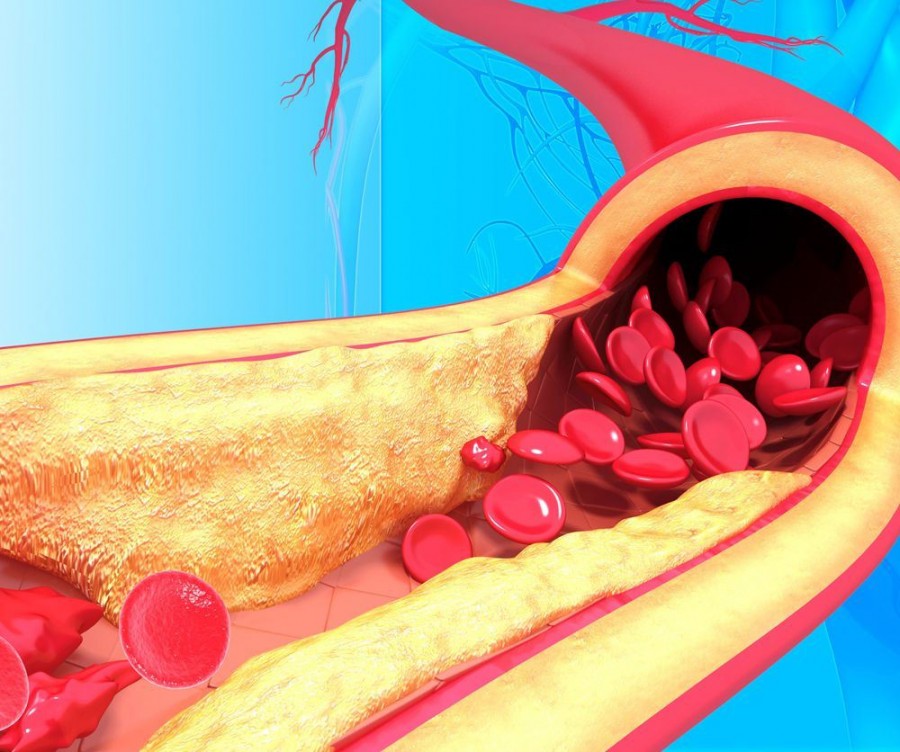
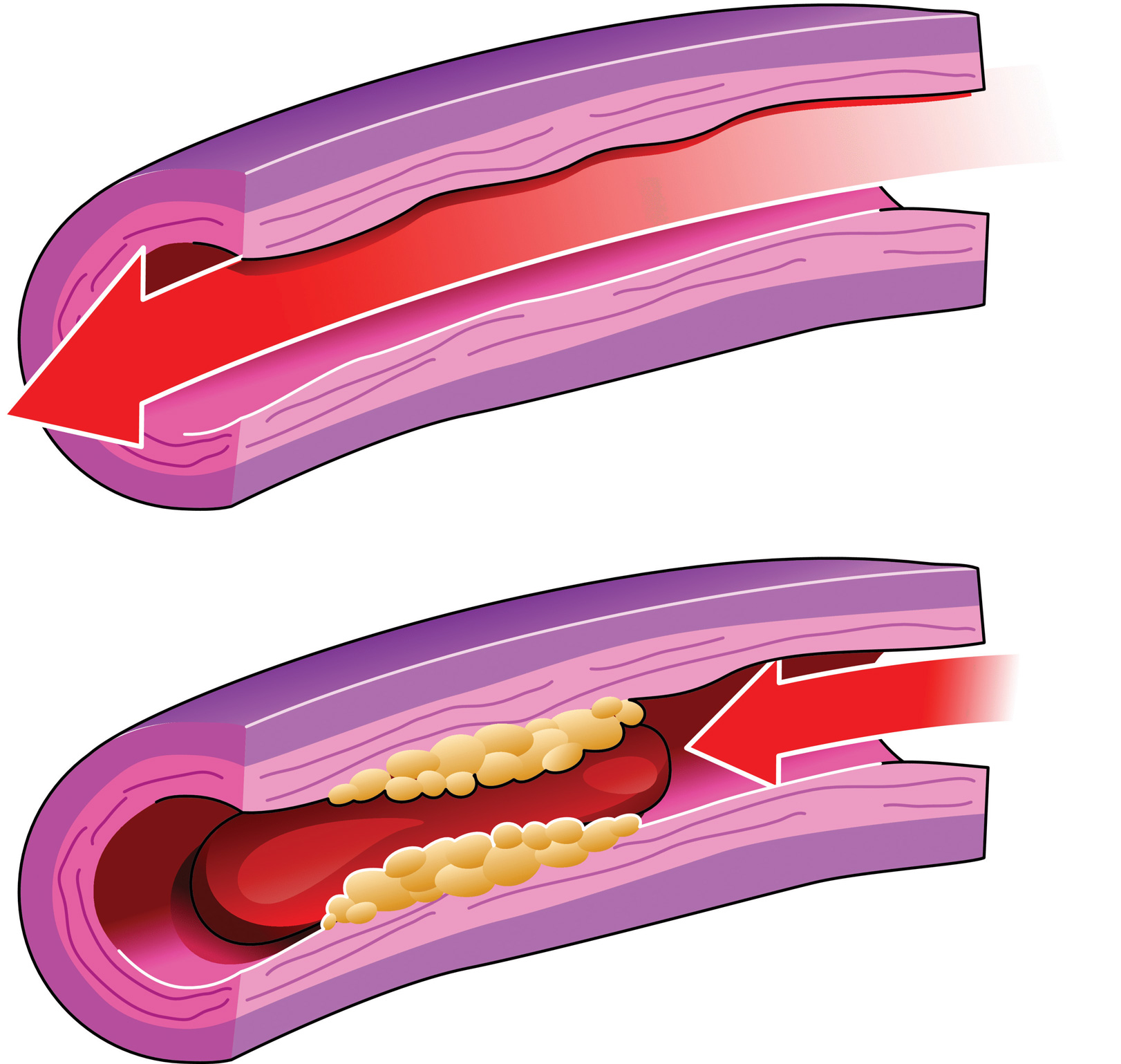
Κάποιες φορές η εσωτερική επένδυση των αρτηριών εμφανίζει παθολογικό υλικό από λιπίδια και συνδετικό ιστό, ο οποίος προβάλλει μέσα στον αυλό της αρτηρίας. Το παθολογικό αυτό υλικό αυτό, καθώς σταδιακά αναπτύσσεται, στενεύει τον αυλό του αγγείου, προκαλώντας προβλήματα στη ροή του αίματος. Το υλικό αυτό είναι γνωστό με την ονομασία αθηρωματική πλάκα και η διαδικασία ανάπτυξης των αθηρωματικών πλακών ονομάζεται αθηρωσκλήρυνση.

Σχηματική απεικόνιση αθηρωματικής πλάκας στο εσωτερικό ενός περιφερικού αγγείου που κλείνει τον αυλό της και εμποδίζει την κυκλοφορία του αίματος.
Η αθηρωσκλήρυνση είναι ένα γενικευμένο νόσημα, αφού μπορεί να προσβάλει όλες τις αρτηρίες του σώματος. Η μεγαλύτερη όμως συχνότητα εμφάνισης της νόσου παρατηρείται στις αρτηρίες της καρδιάς, προκαλώντας τη λεγόμενη στεφανιαία νόσο. Η στεφανιαία νόσος είναι μία πολύ σοβαρή κατάσταση με την πιο χαρακτηριστική της εκδήλωση, αυτή του καρδιακού εμφράγματος.
Όταν προσβάλονται αρτηρίες σε «περιφερικά» μέρη του σώματος, (πόδια, χέρια, λαιμός ή νεφρά) η νόσος περιγράφεται ως περιφερική αποφρακτική αρτηριοπάθεια (ΠΑΑ). Όταν οι αθηρωματικές πλάκες καταλαμβάνουν μέρος του αυλού του αγγείου, χωρίς να αποκλείουν τελείως την κυκλοφορία του αίματος, τότε προκαλούν τη λεγόμενη στένωση, ενώ στις περιπτώσεις πλήρους αποκλεισμού του αυλού προκαλούν την λεγόμενη απόφραξη.
Η ΠΑΑ των κάτω άκρων, είναι μία αρκετά συχνή κατάσταση στο γενικό πληθυσμό. Στις δυτικές κοινωνίες, το 16% του πληθυσμού άνω των 55 ετών πάσχει από τη νόσο αυτή, ενώ άνω των 65 ετών το ποσοστό αυτό αυξάνεται στο 21%. Είναι ενδιαφέρον να γνωρίζει κανείς, ότι το 63% των ασθενών με ΠΑΑ, δεν παρουσιάζει εμφανή συμπτώματα και έτσι δεν έχουν την παραμικρή ιδέα ότι πάσχουν από αυτό το σοβαρό νόσημα.
Παρόλα αυτά, η θνητότητα των ασθενών αυτών, μέσα στα 5 πρώτα χρόνια από την διάγνωση της νόσου, είναι αρκετά υψηλή (15-30%) με το 75% των θανάτων αυτών να οφείλονται σε καρδιολογικά νοσήματα. Συμπεραίνει, λοιπόν, κανείς ότι η ΠΑΑ των κάτω άκρων, ακόμα και στα αρχικά στάδια της, όπου δεν κινδυνεύουν τα πόδια, αποτελεί σημαντικότατο παράγοντα καρδιαγγειακού κινδύνου και η έγκαιρη διάγνωσή της από ειδικό, μπορεί να οδηγήσει σε ενέργειες που θα προστατέψουν, όχι μόνο το πόδι, αλλά και την ζωή του ασθενούς.
Τι προκαλεί την ΠΑΑ;
Με το πέρασμα του χρόνου η συγκέντρωση λιπαρών ουσιών στο αγγειακό τοίχωμα, σε συνδυασμό με μια φλεγμονή στα αγγειακά τοιχώματα, ενδέχεται να οδηγήσει στην ανάπτυξη αθηρωματικής πλάκας. Η αθηρωματική πλάκα περιορίζει την αιματική ροή με αποτέλεσμα οι μύες να μην λαμβάνουν την απαραίτητη ποσότητα οξυγόνου προκαλώντας, έτσι, πόνο στο κάτω άκρο, αρχικά, μόνο κατά την βάδιση. Σε πιο προχωρημένες καταστάσεις παρατηρείται πόνος στο πόδι, ακόμα και χωρίς ο ασθενής να βαδίζει, καθώς και απώλεια ιστού στα πόδια, με εμφάνιση επώδυνων πληγών ή και νέκρωση ιστών, την λεγόμενη, δηλαδή, γάγγραινα.
Παρά το γεγονός ότι τα αίτια αθηρωμάτωσης δεν έχουν πλήρως διερευνηθεί, ως κύριοι παράγοντες κινδύνου ανάπτυξης ΠΑΑ έχουν αναγνωριστεί:
- Τα γονίδια (οικογενειακό ιστορικό)
- Το κάπνισμα
- Ο διαβήτης
- Η καρδιακή νόσος
- Η παχυσαρκία
- Η υψηλή αρτηριακή πίεση
- Η υψηλή χοληστερίνη
Πολλοί γιατροί συμβουλεύουν για απλά προστατευτικά μέτρα που περιλαμβάνουν τη διατήρηση της αρτηριακής πίεσης υπό έλεγχο, τη διακοπή του καπνίσματος, τη συχνή σωματική άσκηση και τη μείωση των λιπαρών τροφών. Οι αλλαγές αυτές στον τρόπο ζωής μπορούν να εμποδίσουν την εμφάνιση σοβαρών προβλημάτων στο μέλλον.
Συμπτώματα της περιφερικής αποφρακτικής αρτηριοπάθειας
Τα συμπτώματα από την ΠΑΑ εξαρτώνται από την εντόπιση και την έκταση της νόσου. Σε αρχικά στάδια τα συμπτώματα είναι σπάνια. Προοδευτικά, καθώς η αθηρωματική πλάκα μεγαλώνει και η ροή του αίματος από τη στενωμένη αρτηρία προς τους ιστούς και τα όργανα του σώματος μειώνεται, τα συμπτώματα μπορεί να καταστούν μόνιμα ή και να επιδεινωθούν. Ανάλογα με την εντόπιση της νόσου ένα ή περισσότερα από τα ακόλουθα συμπτώματα ενδέχεται να παρουσιαστούν:
- Χωλότητα (με πόνο στους γοφούς, στους μηρούς, στις γάμπες ή στα πόδια μετά από περπάτημα ή τρέξιμο)

- Μούδιασμα στα δάκτυλα, στα πόδια ή στις κνήμες
- Αλλαγές στο χρώμα του δέρματος (ωχρό, κυανό / μπλε) στα δάκτυλα, στα πόδια ή στις κνήμες
- Απουσία σφυγμού
- Πληγές στα δάκτυλα ή στα πόδια που δεν επουλώνονται
- Γάγγραινα
- Υπέρταση (δύσκολα ρυθμιζόμενη)
- Νεφρική ανεπάρκεια
Η ΠΑΑ συχνά ανακαλύπτεται από την παρουσία ενός ή περισσοτέρων από τα παραπάνω συμπτώματα και η ύπαρξή της μπορεί να πιστοποιηθεί από ειδικό ιατρό μετά από κάποια εξειδικευμένη ιατρική εξέταση (αγγειογραφία, υπέρηχο, κ.α.).
Πώς αντιμετωπίζεται η ΠΑΑ;
Η εντόπιση και η έκταση της ΠΑΑ καθώς και η γενική κατάσταση της υγείας του ασθενούς καθορίζουν τον, κατά περίπτωση, ενδεδειγμένο τρόπο θεραπείας.
Όταν τα συμπτώματα είναι ήπια, ο γιατρός πιθανόν να συστήσει απλούς περιοδικούς ελέγχους (check-ups). Εντούτοις σε περίπτωση σοβαρότερων συμπτωμάτων ο γιατρός ενδέχεται να συστήσει μια από τις ακόλουθες (συντηρητικές) θεραπευτικές επιλογές:
- Έλεγχο των παραγόντων κινδύνου με αλλαγές στον τρόπο ζωής του ασθενούς (π.χ. δίαιτα χαμηλή σε λιπαρά, διακοπή του καπνίσματος και συχνή σωματική άσκηση, κ.α.).
- Φαρμακευτική θεραπεία για τη βελτίωση της ροής του αίματος στις αρτηρίες ή / και τη μείωση της χοληστερίνης του αίματος. Τρεις είναι οι βασικές κατηγορίες φαρμάκων που χρειάζονται στην περιφερική αποφρακτική αγγειοπάθεια:
- Αντιαιμοπεταλιακά φάρμακα (πχ. ακετυλοσαλικυλικό οξύ ή κλοπιδογρέλη), τα οποία εμποδίζουν τα θρομβωτικά επεισόδια που μπορεί να εμφανιστούν πάνω στις αθηρωματικές πλάκες.
- Αντιλιπιδαιμικά φάρμακα (πχ. στατίνες), τα οποία, εκτός από την μείωση των λιπιδίων του αίματος, προκαλούν, επιπλέον, και σταθεροποίηση των αθηρωματικών πλακών, καθυστερώντας την εξέλιξή τους. Η δράση των φαρμάκων αυτών, σε ασθενείς με περιφερική αγγειοπάθεια, είναι ευεργετική ακόμα και σε περιπτώσεις λιπιδίων αίματος σε χαμηλά επίπεδα!
- Αγγειοδιασταλτικά φάρμακα (σιλοσταζόλη), που, σε αρκετές περιπτώσεις, βελτιώνουν σημαντικά τα συμπτώματα της νόσου στα κάτω άκρα.
Σε περίπτωση που τα συμπτώματα επιμένουν ή επιδεινώνονται τότε οι θεραπευτικές επιλογές παύουν να είναι συντηρητικές και γίνονται επεμβατικές:
- Χειρουργείο παράκαμψης (bypass) το οποίο συνιστάται σε περιπτώσεις αποτυχίας των συντηρητικών θεραπειών να ελέγξουν τα συμπτώματα. Το bypass συνίσταται στη δημιουργία παράκαμψης της αρτηριακής βλάβης με χειρουργικό τρόπο, είτε με τη χρήση συνθετικού μοσχεύματος, είτε με τη χρήση μίας των φλεβών του ασθενούς. Η επέμβαση παράκαμψης πραγματοποιείται εδώ και πολλά χρόνια με πολύ καλά μακροπρόθεσμα αποτελέσματα.
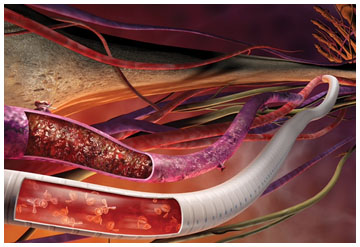
Σχηματική απεικόνιση παρακαμπτηρίων μοσχευμάτων, ενός φλεβικού (μωβ χρώμα αποκλεισμένο με θρόμβο) και ενός συνθετικού (άσπρο χρώμα, όπου διακρίνεται στο εσωτερικό του η ροή του αίματος).

Σχηματική απεικόνιση συνθετικού μοσχεύματος που τοποθετήθηκε προκειμένου να παρακαμφθεί βλάβη στην κεντρική αρτηρία του μηρού.
- Η ενδαγγειακή θεραπεία είναι μια, σχετικά, καινούργια τεχνική θεραπείας, εναλλακτική της παραδοσιακής ανοικτής χειρουργικής. Δεν απαιτεί χειρουργικές τομές, είναι ελάχιστα επεμβατική και πραγματοποιείται υπό ακτινοσκοπική καθοδήγηση, μέσω μιας μικρής οπής, συνήθως, από το ύψος του πάνω μέρους του μηρού (βουβωνική περιοχή). Χρησιμοποιώντας λεπτά σύρματα παρεμβαίνουμε στο εσωτερικό των στενωμένων - αποφραγμένων αρτηριών, με διάφορους τρόπους, για να πραγματοποιήσουμε θεραπείες διάνοιξης του αυλού τους.
Οι κυριώτεροι ενδαγγειακοί τρόποι θεραπείας των αποφραγμένων αρτηριών είναι οι ακόλουθοι:
- Κλασσική αγγειοπλαστική: πραγματοποιείται με κατάλληλα μπαλλόνια, τα οποία μεταφέρονται στην περιοχή της βλάβης και φουσκώνουν προκειμένου να παραμερίσουν την αθηρωματική πλάκα και να διανοίξουν τον αυλό της αρτηρίας.
- Αγγειοπλαστική με την χρήση μικρού μεταλλικού ενδονάρθηκα (stent), το οποίο μεταφέρεται στην "βουλωμένη" αρτηρία, παραμερίζει την αθηρωματική πλάκα και κρατά την αρτηρία ανοικτή, εμποδίζοντας την αρτηρία να επαναστενωθεί, κάτι που πολλές φορές, μπορεί να συμβεί αν χρησιμοποιηθεί μόνο μπαλλόνι.
- Ενδοαυλική αθηρεκτομή. Πρόκειται για μία τεχνική θεραπείας, είτε εναλλακτική της κλασσικής αγγειοπλαστικής, είτε συμπληρωματική. Με τον τρόπο αυτό, δεν παραμερίζεται, απλά, η αθηρωματική πλάκα, αλλά αφαιρείται. Η αφαίρεση αυτή πραγματοποιείται με ειδικούς καθετήρες που φέρουν λεπίδες, οι οποίες, περνώντας από την αθηρωματική πλάκα, την "ξυρίζουν" και την θέτουν εκτός σώματος. Σε πολλές περιπτώσεις πλεονεκτεί της κλασσικής αγγειοπλαστικής με μπαλλόνι ή stent και, συνεπώς, η μοντέρνα αυτή τεχνική θα πρέπει να αποτελεί μία από τις επιλογές του αγγειοχειρουργού στην μάχη κατά της περιφερικής αποφρακτικής αγγειοπάθειας.

Σχηματική απεικόνιση των βημάτων της αγγειοπλαστικής. Α. Διεκβολή της βλάβης με λεπτό σύρμα. Β. Προώθηση του μπαλλονιού πάνω στο σύρμα-οδηγός, τοποθέτησή του ακριβώς στην περιοχή της βλάβης και φούσκωμα του μπαλλονιού που διανοίγει την βλάβη. Γ. Το τελικό αποτέλεσμα με ανοιγμένη την αρτηρία, χωρίς πια στένωση.

Σχηματική απεικόνιση διάνοιξης στενωμένου αγγείου με ενδονάρθηκα (stent)

Φωτογραφία ενδονάρθηκα (stent) κατά την διαδικασία έκπτυξής του
Ο ενδονάρθηκας είναι ένας μεταλλικός σκελετός που κρατείται συμπιεσμένος μέσα σε ένα άκαμπτο σωλήνα (καθετήρας).
Καθώς αποσύρεται ο καθετήρας, απελευθερώνεται σταδιακά ο ενδονάρθηκας και εκπτύσσεται, προκειμένου να διανοίξει μία αγγειακή στένωση.
Ορισμός
Οξεία ισχαιμία σκέλους ορίζεται η ξαφνική διακοπή της αιμάτωσης του σκέλους λόγω απόφραξης ενός αρτηριακού τμήματος. Χωρίς την άμεση αποκατάσταση της κυκλοφορίας του αίματος υπάρχει κίνδυνος για νέκρωση ιστού μέσα σε χρονικό διάστημα περίπου 6 ωρών.
Αιτιολογία
- Εμβολή. Περιοχές του αρτηριακού συστήματος, λόγω διαφόρων παθολογικών καταστάσεων μπορεί να φέρουν θρόμβο (πηγμένο αίμα). Αυτό μπορεί να συμβαίνει στην καρδιά (λόγω κάποιων αρρυθμιών, ή βλάβης των βαλβίδων) ή σε μεγάλα αγγεία, όπως η αορτή (σε περίπτωση ανευρυσμάτων ή στενωμένων περιοχών της). Σε περίπτωση απόσπασης τμήματος του εν λόγω θρόμβου και μεταφοράς του περιφερικότερα, σε κάποια από τις αρτηρίες του άνω ή κάτω άκρου, προκαλείται σοβαρή ισχαιμία.
- Θρόμβωση. Αρτηριακά τμήματα στο αίμα με στενωμένες περιοχές μπορούν να αποφραχθούν, ξαφνικά, λόγω απότομης ανάπτυξης θρόμβων στο παθολογικό, στενωμένο τμήμα.
- Τραυματισμός. Τραυματισμός αρτηριακού τμήματος με συνέπεια είτε αποκλεισμού του τμήματος με θρόμβο είτε με πλήρη διατομή του αγγείου.
- Σύνδρομο διαμερίσματος. Στα άνω και κάτω άκρα τα αγγεία πορεύονται μέσα σε στενές ανατομικές περιοχές μαζί με του μύες. Οι περιοχές αυτές περιβάλλονται από άνενδοτες μεμβράνες. Υπάρχουν περιπτώσεις όπου η πίεση μέσα σε αυτά τα διαμερίσματα αυξάνονται σημαντικά με αποτέλεσμα να στραγγαλίζονται τα αγγεία που περιέχονται σε αυτά. Τέτοιες περιπτώσεις παρατηρούνται σε κατάγματα οστών, σε αιμορραγίες μέσα στα διαμερίσματα ή σε εκτεταμένες καταστροφές μυών.
Συμπτώματα
Τα κλασσσικά συμπτώματα της οξείας ισχαιμίας είναι πόνος (με ξαφνική έναρξη), ωχρότητα του σκέλους, κόπωση, διαταραχή της αίσθησης στο σκέλος ή της κινητικότητας (δάκτυλα). Επιπλέον, περιγράφεται αίσθημα ψυχρότητας του σκέλους και απουσία φυσιολογικών σφίξεων.
Διαγνωστικές εξετάσεις
Η κλινική εικόνα είναι τις περισσότερες φορές αρκετή για τη διάγνωση της οξείας ισχαιμίας. Στα πλαίσια διερευνησης ενός εμβολικού επεισοδίου απαιτείται ηλεκτροκαρδιογράφημα, υπερηχογράφημα καρδιάς, καθώς και υπερηχογράφημα των αρτηριών των κάτω άκρων, για έλεγχο πιθανών ανευρυσμάτων.
Η φορητή συσκευή Doppler βοηθά στον έλεγχο της αιματικής ροής στο σκέλος και επιβεβαιώνει τη διάγνωση
Τι είναι η στένωση καρωτίδας (καρωτιδική νόσος);
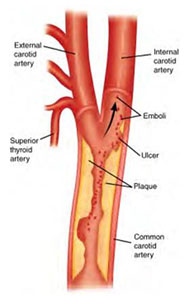
 Ως Καρωτιδική Νόσος ορίζεται η στένωση ή ο πλήρης αποκλεισμός των καρωτίδων αρτηριών, λόγω ανάπτυξης υλικού μέσα στον αυλό τους, το οποίο εμποδίζει την αιματική ροή. Το υλικό αυτό ονομάζεται ‘αθηρωματικό υλικό’ ή ‘αθηρωματική πλάκα’ και αποτελείται από λίπη, ασβέστιο και κύτταρα του καρωτιδικού τοιχώματος. Η αθηρωματική πλάκα αναπτύσσεται σταδιακά με την πάροδο των ετών.
Ως Καρωτιδική Νόσος ορίζεται η στένωση ή ο πλήρης αποκλεισμός των καρωτίδων αρτηριών, λόγω ανάπτυξης υλικού μέσα στον αυλό τους, το οποίο εμποδίζει την αιματική ροή. Το υλικό αυτό ονομάζεται ‘αθηρωματικό υλικό’ ή ‘αθηρωματική πλάκα’ και αποτελείται από λίπη, ασβέστιο και κύτταρα του καρωτιδικού τοιχώματος. Η αθηρωματική πλάκα αναπτύσσεται σταδιακά με την πάροδο των ετών.
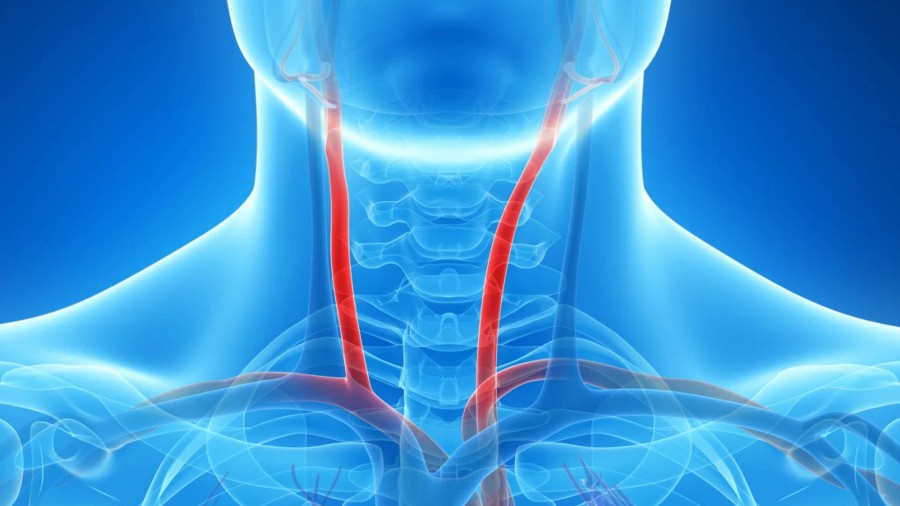
Οι καρωτίδες αρτηρίες διακρίνονται σε δεξιές και αριστερές και πορεύονται στο δεξί και αριστερό πλάι του λαιμού, αντιστοίχως, μεταφέροντας πλούσιο σε οξυγόνο αίμα από την καρδιά προς το κεφάλι και τον εγκέφαλο.
Ποιοι είναι οι κίνδυνοι σε περίπτωση στένωσης των καρωτίδων αρτηριών;
Η στένωση των καρωτίδων αποτελεί την κυριότερη αιτία αγγειακού εγκεφαλικού επεισοδίου και μία από τις συχνότερες αιτίες αναπηρίας στον Δυτικό κόσμο.
Καθώς η αθηρωματική πλάκα αναπτύσσεται σταδιακά, ο αυλός της καρωτίδας γίνεται όλο και μικρότερος, με αποτέλεσμα η αιματική ροή προς τον εγκέφαλο κάποια στιγμή να μειωθεί τόσο πολύ, ώστε να προκληθεί αγγειακό εγκεφαλικό επεισόδιο.
Επιπλέον, εγκεφαλικό επεισόδιο μπορεί να προκληθεί όταν τμήμα της καρωτιδικής πλάκας αποσπαστεί από το τοίχωμα της καρωτίδας και, παρασυρόμενο από την αιματική ροή, να ‘ταξιδέψει’ προς μικρότερες αρτηρίες του εγκεφάλου. Εκεί, αποκλείει αυτές τις μικρές εγκεφαλικές αρτηρίες, στερώντας το αντίστοιχο εγκεφαλικό τμήμα από το πολύτιμο οξυγόνο και θρεπτικές ουσίες όπως η γλυκόζη.
Ο εγκέφαλός μας επιβιώνει λόγω της συνεχούς χορήγησης οξυγόνου και γλυκόζης, που μεταφέρεται σε αυτόν με το αίμα. Τα εγκεφαλικά κύτταρα που στερούνται αυτών των ουσιών, για πάνω από μερικά λεπτά, παθαίνουν βλάβη η οποία περιγράφεται με τον όρο ‘εγκεφαλικη ισχαιμία’. Όταν τα εγκεφαλικά κύτταρα τελικώς νεκρωθούν, η κατάσταση περιγράφεται με τον όρο ‘εγκεφαλικό έμφρακτο’.
Όταν τμήματα του εγκεφάλου δεν αιματώνονται σωστά, επειδή η ροή του αίματος προς τον εγκέφαλο είναι μπλοκαρισμένη, το αποτέλεσμα χαρακτηρίζεται με τον όρο ‘ισχαιμικό εγκεφαλικό επεισόδιο’. Το ισχαιμικό εγκεφαλικό μπορεί να είναι, είτε εγκατεστημένο, με μόνιμη απώλεια των λειτουργιών του εγκεφαλικού τμήματος που πάσχει, είτε ‘παροδικό’, με παροδική απώλεια κάποιων εγκεφαλικών λειτουργιών. Η εγκεφαλική βλάβη μπορεί να γίνει μόνιμη όταν η κακή αιμάτωση κρατήσει για πάνω από 3-6 ώρες.
 Σχηματική Απεικόνιση Καρωτιδικής Πλάκας
Σχηματική Απεικόνιση Καρωτιδικής Πλάκας
Παρατηρήστε τα μικρά τμήματα που αποσπώνται από την καρωτιδική πλάκα, τα οποία παρασυρόμενα από την αιματική ροή "ταξιδεύουν" προς τον εγκέφαλο για να προκαλέσουν εγκεφαλικό επεισόδιο.
Ποιες είναι οι αιτίες της στένωσης της καρωτίδας;
Οι παράγοντες κινδύνου για την στένωση των καρωτίδων είναι οι ίδιες που υπάρχουν για την στένωση των στεφανιαίων αρτηριών της καρδιάς (στεφανιαία νόσος) ή για την στένωση των αρτηριών των κάτω άκρων (περιφερική ισχαιμία/ περιφερική αγγειοπάθεια). Αυτό συμβαίνει γιατί οι βλάβες στις παραπάνω αρτηρίες είναι το αποτέλεσμα ενός κοινού νοσήματος που ονομάζεται αθηρωσκλήρυνση.
Έτσι, στους κυριότερους παράγοντες κινδύνου για καρωτιδική νόσο περιλαμβάνονται:
- Οικογενειακό ιστορικό αθηρωσκλήρυνσης (καρωτιδική νόσος, στεφανιαία νόσος, περιφερική αγγειοπάθεια)
- Ηλικία (οι άνδρες έχουν μεγαλύτερο κίνδυνο κάτω από την ηλικία των 75 ετών, ενώ οι γυναίκες σε ηλικία μεγαλύτερη των 75 ετών)
- Φύλο (οι άνδρες νοσούν με μεγαλύτερη συχνότητα)
- Κάπνισμα
- Διαβήτης
- Υπέρταση
- Υψηλή χοληστερόλη αίματος
Η σημαντική πληροφορία, που δεν πρέπει να ξεχνάς, είναι ότι αν πάσχεις από περιφερική αγγειοπάθεια ή στεφανιαία νόσο της καρδιάς είσαι σε κίνδυνο για καρωτιδική νόσο και εγκεφαλικό επεισόδιο.
Υπάρχουν σημάδια που προειδοποιούν για μια στένωση καρωτίδος;
Όπως συμβαίνει στα περισσότερα αγγειακά νοσήματα, συνήθως δεν υπάρχουν συμπτώματα που να δηλώνουν την παρουσία μιας καρωτιδικής στένωσης, ιδιαίτερα στα αρχικά στάδια της νόσου. Δυστυχώς, οι πρώτες εκδηλώσεις μιας καρωτιδικής στένωσης είναι ένα παροδικό ισχαιμικό εγκεφαλικό επεισόδιο (μικρό εγκεγκεφαλικό) ή ακόμη και ένα εγκατεστημένο εγκεφαλικό με μόνιμες βλάβες. Ανεξαρτήτως ενός μικρού ή ενός εγκατεστημένου (μεγάλου) εγκεφαλικού, τα συμπτώματα είναι παρόμοια και σε αυτά συνήθως συμπεριλαμβάνονται τα ακόλουθα:
- Σύγχυση, δυσκολία στην ομιλία ή στην κατανόηση της ομιλίας άλλων
- Θάμβος ή και απώλεια όρασης
- Αδυναμία κίνησης σκέλους (άνω ή κάτω άκρου)
- Αδυναμία, μούδιασμα σε περιοχή του σώματος όπως το πρόσωπο, το χέρι ή το πόδι από την μία μόνο πλευρά
- Δυσκολία στην βάδιση, απώλεια της ισορροπίας ή του προσανατολισμού
Η διαφορά μεταξύ ενός παροδικού και ενός εγκατεστημένου εγκεφαλικού επεισοδίου είναι στην διάρκεια των συμπτωμάτων. Στο παροδικό επεισόδιο τα συμπτώματα ΔΕΝ είναι μόνιμα και διαρκούν από λίγα λεπτά έως 24 ώρες.
Είναι σημαντικό να ξέρεις ότι το παροδικό επεισόδιο είναι ένα ισχυρότατο σημάδι ότι βρίσκεσαι σε μεγάλο κίνδυνο για ένα μεγάλο εγκεφαλικό στο κοντινό μέλλον. Το παροδικό εγκεφαλικό επεισόδιο πρέπει να αντιμετωπίζεται ως ιατρικό επείγον.
Πώς μπορώ να προλάβω την εξέλιξη της Καρωτιδικής Νόσου;
Εάν διαγνωσθείς με στένωση καρωτίδας, έστω και μικρή, ή έχεις ιστορικό παροδικού ή μόνιμου εγκεφαλικού επεισοδίου πρέπει άμεσα να σταματήσεις την χρήση όλων των προϊόντων καπνού, να ελένξεις την αρτηριακή σου πίεση, να κρατήσεις σε φυσιολογικά όρια την χοληστερίνη σου, είτε με δίαιτα είτε με φάρμακα, να χάσεις βάρος αν είσαι υπέρβαρος, και να αρχίσεις σωματική άσκηση συστηματικά.
Πώς αντιμετωπίζεται η Στένωση της Καρωτίδας;
Η θεραπευτική αντιμετώπιση της στένωσης καρωτίδος περιλαμβάνει:
α) Φάρμακα
Υπάρχουν διάφορες κατηγορίες φαρμάκων τα οποία σταματούν την εξέλιξη την καρωτιδικής πλάκας και ελέγχουν τους παράγοντες κινδύνου όπως η υψηλή πίεση, η υψηλή χοληστερίνη και ο διαβήτης.
β) Χειρουργική αντιμετώπιση
Τα φάρμακα και η στροφή προς ένα υγιεινότερο τρόπο ζωής είναι εξαιρετικής σημασίας. Όμως, ακόμη και αν ληφθούν όλα τα κατάλληλα συντηρητικά μέτρα, μπορεί να έρθει η στιγμή που απαιτείται χειρουργική επέμβαση προκειμένου να εξαληφθεί η πιθανότητα ενός εγκεφαλικού επεισοδίου.
Γενικά, υπάρχει ένδειξη για χειρουργική αντιμετώπιση μιας στενωμένης καρωτίδας όταν μία συμπτωματική βλάβη (βλάβη δηλαδή με ιστορικό εγκεφαλικού επεισοδίου) είναι μεγαλύτερη από 50%, ή όταν μία ασυμπτωματική βλάβη (βλάβη που δεν έχει ΄δώσει’ εγκεφαλικό επεισόδιο) είναι μεγαλύτερη του 70%.
Τα ποσοστά στένωσης που αναφέρονται είναι ενδεικτικά. Μεγάλο ρόλο στη απόφαση για επέμβαση, μεταξύ άλλων, παίζει η γενική κατάσταση της υγείας σου, η ηλικία σου και κάποια χαρακτηριστικά της πλάκας, τα οποία αναδεικνύονται με τον λεπτομερή υπερηχογραφικό έλεγχο. Ως εκ τούτο, πριν την τελική απόφαση χρειάζεται αναλυτική συζήτηση με τον αγγειοχειρουργό σου.
Ποιές είναι οι χειρουργικές επιλογές μου;
α) Καρωτιδική Ενδαρτηρεκτομή
Με τομή στα πλάγια του λαιμού βρίσκονται τα καρωτιδικά αγγεία και ξεχωρίζουν από τους γύρω ιστούς. Ακολουθεί διάνοιξη της καρωτίδας και αφαίρεση της καρωτιδικής πλάκας με ειδικό εργαλείο. Έτσι αποκαθίσταται η φυσιολογική αιματική ροή και απομακρύνεται η πηγή δημιουργίας εγκεφαλικών επεισοδίων. Η επέμβαση συνήθως πραγματοποιείται υπό γενική αναισθησία.
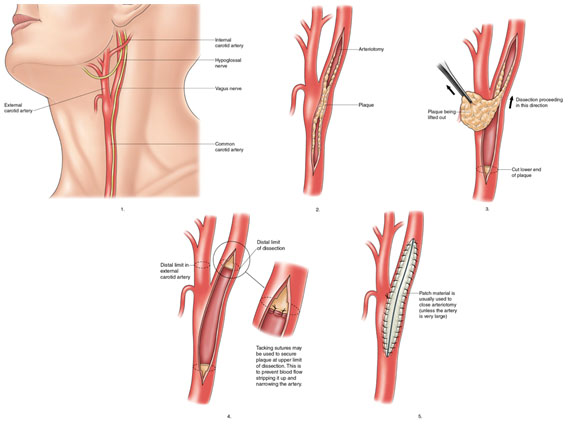 Σχηματική απεικόνιση καρωτιδικής ενδαρτηρεκτομής.
Σχηματική απεικόνιση καρωτιδικής ενδαρτηρεκτομής.
- Διάνοιξη της αρτηρίας κατά μήκος.
- Αφαίρεση της Καρωτιδικής Πλάκας.
- Καθήλωση με ράμματα του περιφερικού τμήματος της πλάκας.
- Τοποθέτηση "μπαλώματος" από συνθετικό υλικό προκειμένου να κλείσει η καρωτίδα.
β) Ενδαγγειακή Αντιμετώπιση (με stent)
Η μέθοδος αυτή είναι λιγότερο επεμβατική, σε σύγκριση με τη ανοιχτή επέμβαση, και μπορεί να πραγματοποιηθεί με τοπική αναισθησία.
Αυτό που συμβαίνει είναι εισαγωγή ενός πλαστικού σωλήνα (που ονομάζουμε καθετήρα), συνήθως από αρτηρία της βουβωνική περιοχής. Μέσω του καθετήρα οδηγούμε ένα μικρό μπαλλόνι προς την περιοχή της καρωτιδικής βλάβης, πάντα με την βοήθεια απλών ακτινογραφιών, οι οποίες συνεχώς λαμβάνονται κατά την διάρκεια της επέμβασης. Όταν το μπαλλόνι τοποθετηθεί στην σωστή του θέση, φουσκώνει, και ανοίγει την στένωση, διατείνοντας την καρωτιδική πλάκα. Εν συνεχεία, μεταφέρεται στην περιοχή της βλάβης μία μεταλλική συσκευή (μεταλλικό πλέγμα), το οποίο ονομάζεται στεντ και ξεδιπλώνεται στην περιοχή της στένωσης για να κρατήσει την αρτηρία ανοιχτή.
- Τοποθέτηση ειδικού "καλαθιού" που προστατεύει τον εγκέφαλο από τμήματα πλάκας που μπορεί να αποσπαστούν κατά την επέμβαση.
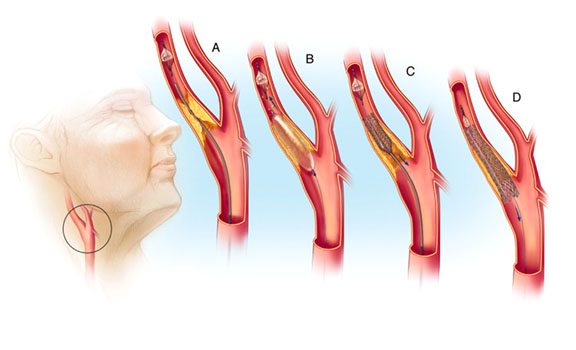
- Διάνοιξη της βλάβης με "μπαλλόνι".
- Τοποθέτηση μεταλλικού ενδονάρθηκα (stent)
- Τελικό αποτέλεσμα, με το stent να έχει ανοίξει πλήρως την καρωτίδα.
Η μελέτη CREST (Ν Eng J Med, July 2010), η οποία συνέκρινε τις δύο μεθόδους (ανοιχτή και ενδαγγειακή) δίνει προβάδισμα στην ανοιχτή μέθοδο της ενδαρτηρεκρομής, κυρίως στους ηλικιωμένους ασθενείς, λόγω μικρότερου κινδύνου για εγκεφαλικο επεισόδιο.
 Το τοίχωμα της αορτής, όπως και το τοίχωμα κάθε αρτηρίας, αποτελείται από 3 στρώματα (χιτώνες), το εσωτερικό, το μεσαίο και το εξωτερικό. Ο αορτικός διαχωρισμός είναι μια σοβαρή κατάσταση κατά την οποία το εσωτερικό από τα 3 στρώματα του τοιχώματος της αορτής σχίζεται. Το αίμα εισέρχεται μέσα στο σχίσιμο και το εσωτερικό στρώμα ξεχωρίζει (διαχωρίζεται) από το μεσαίο. Αν το νέο κανάλι με αίμα που δημιουργείται μεταξύ εσωτερικού και μεσαίου στρώματος του τοιχώματος της αορτής ραγεί προς τα έξω, ο αορτικός διαχωρισμός μπορεί να αποβεί μοιραίος.
Το τοίχωμα της αορτής, όπως και το τοίχωμα κάθε αρτηρίας, αποτελείται από 3 στρώματα (χιτώνες), το εσωτερικό, το μεσαίο και το εξωτερικό. Ο αορτικός διαχωρισμός είναι μια σοβαρή κατάσταση κατά την οποία το εσωτερικό από τα 3 στρώματα του τοιχώματος της αορτής σχίζεται. Το αίμα εισέρχεται μέσα στο σχίσιμο και το εσωτερικό στρώμα ξεχωρίζει (διαχωρίζεται) από το μεσαίο. Αν το νέο κανάλι με αίμα που δημιουργείται μεταξύ εσωτερικού και μεσαίου στρώματος του τοιχώματος της αορτής ραγεί προς τα έξω, ο αορτικός διαχωρισμός μπορεί να αποβεί μοιραίος.
Ο αορτικός διαχωρισμός αποτελεί μία σχετικά ασυνήθης παθολογική κατάσταση. Παρατηρείται συχνότερα στους άνδρες στην 6η με 7η δεκαετία της ζωής. Τα συμπτώματα μιμούνται άλλες συχνότερες καταστάσεις και αυτό οδηγεί σε καθυστέρηση της διάγνωσης. Η έγκυρη διάγνωση της νόσου αυξάνει σημαντικά τις πιθανότητες επιβίωσης.

Συμπτώματα
Τα συμπτώματα του αορτικού διαχωρισμού μοιάζουν με αυτά ενός καρδιακού επεισοδίου. Έτσι, μπορεί να εμφανιστούν:
- Ξαφνικός, πολύ έντονος πόνος στο στήθος ή στην πλάτη, που περιγράφεται σαν σχίσιμο με επέκταση προς το λαιμό ή το κάτω μέρος της πλάτης.
- Απώλεια αισθήσεων
- Δυσκολία στην αναπνοή
- Ξαφνική δυσκολία στην ομιλία, απώλεια όρασης, αδυναμία ή παράλυση της μιας πλευράς του σώματος, όπως συμβαίνει σε εγκεφαλικά επεισόδια.
- Αδύναμος σφυγμός στο ένα χέρι σε σχέση με το άλλο.
Σε περίπτωση σοβαρού πόνου στο στήθος, λιποθυμίας, δυσκολίας στην αναπνοή και συμπτωμάτων εγκεφαλικού επεισοδίου είναι απαραίτητη η άμεση ιατρική φροντίδα. Οι καταστάσεις αυτές δεν σημαίνουν πάντα μια πιο σοβαρή κατάσταση, αλλά είναι αναγκαίο να ελεγχθούν το συντομότερο δυνατό.
Αιτίες
Ο αορτικός διαχωρισμός παρατηρείται σε περιοχή του αορτικού τοιχώματος που είναι αδύναμο. Η υψηλή αορτική πίεση για χρόνια μπορεί να προκαλέσει αυτή την αδυναμία του τοιχώματος. Κάποιοι ασθενείς γεννιούνταν με αδύναμη και μεγάλη αορτή. Σπανιότερα ο διαχωρισμός μπορεί να είναι αποτέλεσμα μεγάλου τραυματισμού στο θώρακα, όπως για παράδειγμα σε αυτοκινητιστικό ατύχημα.
Υπάρχουν 2 μεγάλες ομάδες διαχωρισμού
Τύπου Α: Πρόκειται για τον πιο επικίνδυνο τύπο με το πρόβλημα να αφορά το αρχικό τμήμα της αορτής (αυτό που ξεκινά απ’ευθείας από την καρδιά)
Ο τύπος αυτός μπορεί να επεκταθεί προς την κοιλιά
Τύπου Β: Αφορά περιφερικότερο τμήμα της αορτής (όχι αυτό που ξεκινά απ’ την καρδιά) το οποίο, ομοίως με τον τύπο Α, μπορεί να επεκταθεί προς την κοιλιά.

Παράγοντες κινδύνου
- Υπέρταση (μη ελεγχόμενη, αυξημένη αρτηριακή πίεση)
- Σκλήρυνση των αρτηριών (αθηροσκλήρυνση)
- Προ-υπάρχον αορτικό ανεύρυσμα
- Παθολογικά γονίδια που έχουν σαν αποτέλεσμα την κατασκευή εκ γενετής αδύναμου αορτικού τοιχώματος
- Φύλο. Οι άνδρες ασθενείς έχουν περίπου διπλάσια πιθανότητα να υποστούν αορτικό διαχωρισμό.
- Ηλικία. Τα περισσότερα περιστατικά αποτελούνται μεταξύ 60-80 ετών.
- Χρήση κοκαϊνης
- Εγκυμοσύνη. Σε εξαιρετικά σπάνιες περιπτώσεις
Επιπλοκές
Ο αορτικός διαχωρισμός μπορεί να οδηγήσει σε:
- Θάνατο λόγω σοβαρής εσωτερικής αιμορραγίας
- Σοβαρή βλάβη οργάνου όπως τα νεφρά ή το έντερο.
- Εγκεφαλικό επεισόδιο
- Βλάβη καρδιακής βαλβίδος ή συλλογή αίματος μέσα στον υμένα που περιβάλλει την καρδιά, εμποδίζοντας την λειτουργία της.
Διαγνωστικές εξετάσεις
Η διάγνωση του αορτικού διαχωρισμού πολλές φορές είναι δύσκολη λόγω παρόμοιων συμπτωμάτων με άλλες παθολογικές καταστάσεις.
Ο γιατρός υποπτεύεται τον διαχωρισμό όταν:
- Υπάρχει ιστορικό έντονου πόνου στο στήθος που περιγράφεται ως σχίσιμο.
- Διεύρυνση της αορτής σε απλή ακτινογραφία θώρακος
- Διαφορά αρτηριακής πίεσης μεταξύ δεξιού και αριστερού χεριού.
Εξετάσεις που ¨βλέπουν¨ με μεγάλη ακρίβεια τον διαχωρισμό είναι:
- Υπερηχογράφημα καρδιάς δια του οισοφάγου. Η κεφαλή του υπερήχου εισάγεται στον οισοφάγο και έτσι μπορεί να ¨δει¨ την καρδιά και το αρχικό τμήμα της αορτής που ξεκινά από αυτό.
- Αξονική τομογραφία με χρήση ειδικών φαρμάκων ¨σκιαγραφικών¨. Στην εξέταση αυτή παράγονται πολλαπλές απλές ακτινογραφίες και έτσι παίρνουμε λεπτομερή εικόνα της αορτής.
- Μαγνητική τομογραφία. Με τη χρήση μαγνητικού πεδίου και ραδιοκυμάτων δημιουργούνται λεπτομερείς εικόνες των αγγείων.
Θεραπεία
Ο αορτικός διαχωρισμός είναι επείγουσα ιατρική κατάσταση και η επιλογή θεραπείας εξαρτάται από την περιοχή της αορτής που πάσχει.
Η φαρμακευτική θεραπεία αφορά αντιϋπερτασικά φάρμακα, που σκοπό έχουν την διατήρηση της αρτηριακής πιέσεως και του καρδιακού ρυθμού σε χαμηλά επίπεδα, προκειμένου να σταματήσει η επέκταση της βλάβης.
Η χειρουργική θεραπεία περιλαμβάνει, είτε την αφαίρεση του πάσχοντος αορτικού τμήματος και αντικατάστασή του με συνθετικού μοσχεύματος, είτε τη χρήση stents (ενδονάρθηκες) που κλείνουν το σχίσιμο της αορτής εκ των έσω (ενδοαυλικά).
Πρόληψη
Κατάλληλες πρακτικές για την πρόληψη του αορτικού διαχωρισμού είναι:
- Έλεγχος αρτηριακής πιέσεως.
- Διακοπή καπνίσματος
- Έλεγχος σωματικού βάρους (δίαιτα πτωχή σε αλάτι και πλούσια σε φρούτα και λαχανικά), συχνή άσκηση
- Ζώνη ασφαλείας στο αυτοκίνητο για αποφυγή σοβαρού τραυματισμού στο στήθος σε περίπτωση ατυχήματος
- Συνεργασία με το γιατρό σου, ιδιαίτερα σε περιπτώσεις οικογενειακού ιστορικού διαχωρισμού.
Τι είναι το περιφερικό ανεύρυσμα;
 Ως ανεύρυσμα μίας αρτηρίας ορίζουμε την σημαντική αύξηση της διαμέτρου του αγγείου (διόγκωση δίκην μπαλονιού). Η πιο συχνή εντόπιση των ανευρυσμάτων παρουσιάζεται στην αορτή. Η αορτή αποτελεί το μεγαλύτερο αγγείο του σώματος, το οποίο ξεκινά από την καρδιά και πορεύεται στο θώρακα και στην κοιλιά). (βλ. Ανεύρυσμα κοιλιακής και θωρακικής αορτής).
Ως ανεύρυσμα μίας αρτηρίας ορίζουμε την σημαντική αύξηση της διαμέτρου του αγγείου (διόγκωση δίκην μπαλονιού). Η πιο συχνή εντόπιση των ανευρυσμάτων παρουσιάζεται στην αορτή. Η αορτή αποτελεί το μεγαλύτερο αγγείο του σώματος, το οποίο ξεκινά από την καρδιά και πορεύεται στο θώρακα και στην κοιλιά). (βλ. Ανεύρυσμα κοιλιακής και θωρακικής αορτής).
Περιφερικά ανευρύσματα ονομάζουμε τα ανευρύσματα που εμφανίζονται σε αρτηρίες εκτός της αορτής. Το πιο συχνό περιφερικό ανεύρυσμα είναι αυτό της ιγνυακής αρτηρίας (της αρτηρίας που πορεύεται πίσω από τα γόνατά μας). Λιγότερο συχνά είναι τα ανευρύσματα των μηριαίων αρτηριών στις βουβωνικές περιοχές, των καρωτίδων αρτηριών στο λαιμό και των αρτηριών στα άνω άκρα. Μία ιδιαίτερη κατηγορία περιφερικών ανευρυσμάτων είναι αυτά που εμφανίζονται στις αρτηρίες που στέλνουν αίμα στα νεφρά ή στο έντερο (σπλαγχνικά ανευρύσματα).
Όταν υπάρχει ανεύρυσμα στο ένα πόδι, το πιο πιθανό είναι να υπάρχει ανεύρυσμα και στο άλλο πόδι ή στην αορτή. Σε αντίθεση με τα ανευρύσματα της αορτής, τα περιφερικά ανευρύσματα ως μεγαλύτερο κίνδυνο δεν έχουν τον κίνδυνο της ρήξης και της επακόλουθης αιμορραγίας, αλλά τον κίνδυνο να μπλοκάρουν την αιματική ροή προς τα πόδια, λόγω των θρόμβων που αναπτύσσονται μέσα σε αυτά. Επιπλέον, τα περιφερικά ανευρύσματα, ιδιαίτερα τα μεγάλου μεγέθους, μπορεί να πιέζουν παρακείμενα νεύρα ή φλέβες προκαλώντας πόνο, μουδιάσματα ή πρήξιμο.
Ποια συμπτώματα προκαλούν τα περιφερικά ανευρύσματα;
Είναι πιθανό ένα περιφερικό ανεύρυσμα να μην δίνει κανένα σημάδι της παρουσίας του, ιδιαίτερα όταν αυτό είναι μικρό. Χαρακτηριστικά, 2 στους 3 ασθενείς με περιφερικό ανεύρυσμα δεν παρουσιάζουν κανένα σύμπτωμα!
Στην περίπτωση ύπαρξης συμπτωμάτων στα άκρα, αυτά διαφέρουν ανάλογα με την εντόπιση του ανευρύσματος. Πιθανά συμπτώματα είναι:
- Διόγκωση, μάζα, κάτω από το δέρμα, η οποία σφύζει και ο ασθενής την αισθάνεται
- Πόνος ή κράμπα στο πόδι ή στο χέρι μετά από σωματική άσκηση
- Πόνος στο πόδι ή στο χέρι στην ανάπαυση
- Επώδυνες πληγές στα δάκτυλα των ποδιών ή των χεριών
- Πόνος ή μούδιασμα στο πόδι ή στο χέρι που ακτινοβολεί σε μεγάλο μήκος στο σκέλος λόγω πίεσης κάποιου νεύρου
- Γάγγραινα ή μεγάλη απώλεια ιστού, λόγω σημαντικής μείωσης της αιματικής ροής στο σκέλος.
Στην περίπτωση καρωτιδικών ανευρυσμάτων τα συμπτώματα συνήθως είναι μικρά, παροδικά εγκεφαλικά επεισόδια ή πιο σοβαρά, εγκατεστημένα εγκεφαλικά, όπως περιγράφονται στις καρωτιδικές παθήσεις. Στην περίπτωση των ανευρυσμάτων αρτηριών που αιματώνουν το έντερο μπορεί να εκδηλωθούν συμπτώματα μεσεντερίου ισχαιμίας, όπως περιγράφονται στο αντίστοιχο τμήμα της ιστοσελίδας.
Τι προκαλεί τα περιφερικά ανευρύσματα;
Ασυνήθηστες καταστάσεις που προκαλούν περιφερικά ανευρύσματα είναι οι λοιμώξεις ή οι τραυματισμοί των αρτηριών. Στις περισσότερες όμως περιπτώσεις τα αίτια δεν είναι ξεκάθαρα. Πολλοί ερευνητές πιστεύουν ότι τα περιφερικά ανευρύσματα σχετίζονται με αθηρωσκλήρυνση, την κατάσταση δηλαδή εκείνη, η οποία προκαλεί στενώσεις ή αποφράξεις των αρτηριών. Οι βασικοί παράγοντες κινδύνου για αθηρωσκλήρυνση είναι το κάπνισμα, η υπέρταση, η υψηλή χοληστερίνη, η παχυσαρκία και το οικογενειακό ιστορικό αγγειακών παθήσεων. Άλλος σημαντικός παράγοντας εμφάνισης περιφερικού ανευρύσματος είναι η ηλικία. Οι ασθενείς με περιφερικό ανεύρυσμα συνήθως βρίσκονται στην 6η ή 7η δεκαετία της ζωής τους.
Τι εξετάσεις χρειάζομαι;
Μετά το κατάλληλο ιατρικό ιστορικό και την κλινική εξέταση, όπου ψηλαφόνται οι μηριαίες και ιγνυακές περιοχές, αν υπάρχει υποψία για περιφερικό ανεύρυσμα ο γιατρός μπορεί να δώσει εντολή για υπέρηχο, αξονική ή μαγνητική τομογραφία. Η αγγειογραφία είναι μία επεμβατική εξέταση και συνήθως γίνεται πριν από χειρουργική επέμβαση, προκειμένου αυτή να σχεδιαστεί σωστά.
Λόγω της μεγαλύτερης συχνότητας για καρδιακή νόσο στους ασθενείς με περιφερικό ανεύρυσμα, μπορεί να χρειαστεί καρδιακός έλεγχος με ηλεκτροκαρδιογράφημα ή φαρμακευτική δοκιμασία κοπώσεως.

Πώς αντιμετωπίζονται τα περιφερικά ανευρύσματα;
Η αντιμετώπιση των περιφερικών ανευρυσμάτων εξαρτάται από την εντόπισή τους, το μέγεθός τους, τα συμπτώματα και από το αν την στιγμή της διάγνωσης είναι εντελώς κλεισμένα με θρόμβο. Έτσι, εάν υπάρχει ανεύρυσμα ιγνυακής αρτηρίας (πίσω από το γόνατο), το οποίο είναι εντελώς κλεισμένο με θρόμβο και δεν υπάρχουν συμπτώματα, το πιθανότερο είναι να μην απαιτείται επέμβαση.
Το ανεύρυσμα της ιγνυακής αρτηρίας, το οποίο δεν είναι κλεισμένο από θρόμβο, σπάνια μπορεί να σπάσει. Το πιο συχνό σενάριο είναι ένα κομμάτι θρόμβου να ξεκολλήσει από το ανεύρυσμα και να μεταφερθεί σε περιφερικότερη αρτηρία αποκλείοντάς τη, στερώντας έτσι το πόδι από αίμα. Αυτό το σοβαρό φαινόμενο (εμβολή) προκαλεί πόνο, έλκη στα άκρα και μπορεί να οδηγήσει σε κάποιο ακρωτηριασμό. Έτσι, τα μηριαία ανευρύσματα ή τα ανευρύσματα της ιγνυακής αρτηρίας, που είναι ανοιχτά, πρέπει να αντιμετωπίζονται είτε με ανοιχτή χειρουργική μέθοδο, είτε σπανιότερα, ενδαγγειακά. Το ίδιο πρέπει να συμβαίνει με τα ανευρύσματα των άνω άκρων ή τα καρωτιδικά ανευρύσματα.
Ο πιο συχνός τρόπος αντιμετώπισης ενός περιφερικού ανευρύσματος είναι η τοποθέτηση μιας παράκαμψης (bypass) πάνω και κάτω από το ανεύρυσμα. Η παράκαμψη είναι συνήθως τμήμα μίας φλέβας ή ένας σωλήνας από συνθετικό υλικό. Ο χειρουργός συνδέει τα δύο άκρα του μοσχεύματος πάνω και κάτω από το ανεύρυσμα αντίστοιχα. 'Aλλος τρόπος αντιμετώπισης είναι η αντικατάσταση του ανευρύσματος (και όχι η τοποθέτηση μιας παράκαμψης) από μία φλέβα ή από συνθετικό υλικό.
Σε κάποιες περιπτώσεις, όπου ξαφνικά γίνεται αποκλεισμός του ανευρύσματος με θρόμβο και συγχρόνως έχουμε διακοπή της αιματικής ροής περιφερικότερα, απαιτείται χορήγηση, μέσα από το αγγείο (ενδαγγειακά) φαρμάκων που διαλύουν το θρόμβο και προετοιμάζουν έτσι τα αγγεία για την επέμβαση παράκαμψης.
Η χρήση ενδαγγειακών τεχνικών, με ενδομοσχεύματα (stent grafts) είναι προς το παρόν περιορισμένη. Η ενδαγγειακή θεραπεία έχει ρόλο σε επιβαρημένους ασθενείς, υψηλού εγχειρητικού κινδύνου, όταν η θέση και η ανατομία του ανευρύσματος επιτρέπουν την χρήση ενδομοσχευμάτων.
Σπάνια, ασθενείς με ανευρύσματα μηριαίων ή ιγνυακών αρτηριών μπορεί να διαγνωσθούν σε προχωρημένο στάδιο ισχαιμίας του σκέλους, με έλκη ή γάγγραινα. Κάποιες φορές μπορεί να είναι αργά για την διάσωση του σκέλους και ο ακρωτηριασμός να είναι αναπόφευκτος.
Τι είναι η αορτή
 Η αορτή είναι το μεγαλύτερο αγγείο του σώματος το οποίο μεταφέρει πλούσιο σε οξυγόνο αίμα από την καρδιά προς όλα τα μέρη του σώματος, μέσω κλάδων της.
Η αορτή είναι το μεγαλύτερο αγγείο του σώματος το οποίο μεταφέρει πλούσιο σε οξυγόνο αίμα από την καρδιά προς όλα τα μέρη του σώματος, μέσω κλάδων της.
Στο θώρακα, το αίμα ταξιδεύει από την καρδιά προς την ανιούσα αορτή και εν συνεχεία προς το αορτικό τόξο, δίνοντας κλάδους προς τα χέρια, το λαιμό και το κεφάλι (συμπεριλαμβανομένου και του εγκεφάλου).
Μετά το αορτικό τόξο η αορτή στρίβει προς το κάτω μέρος του θώρακα για να αποτελέσει την κατιούσα θωρακική αορτή και τελικώς να συνεχίσει την πορεία της μέσα στην κοιλιά ως κοιλιακή αορτή.
Τι είναι το ανεύρυσμα της θωρακικής αορτής (ΑΘΑ)
Το ΑΘΑ είναι η διόγκωση (δίκην μπαλονιού) της θωρακικής αορτής λόγω κάποιου αδύναμου τμήματος του τοιχώματός της, το οποίο ¨φουσκώνει¨ κάτω από την πίεση του αίματος.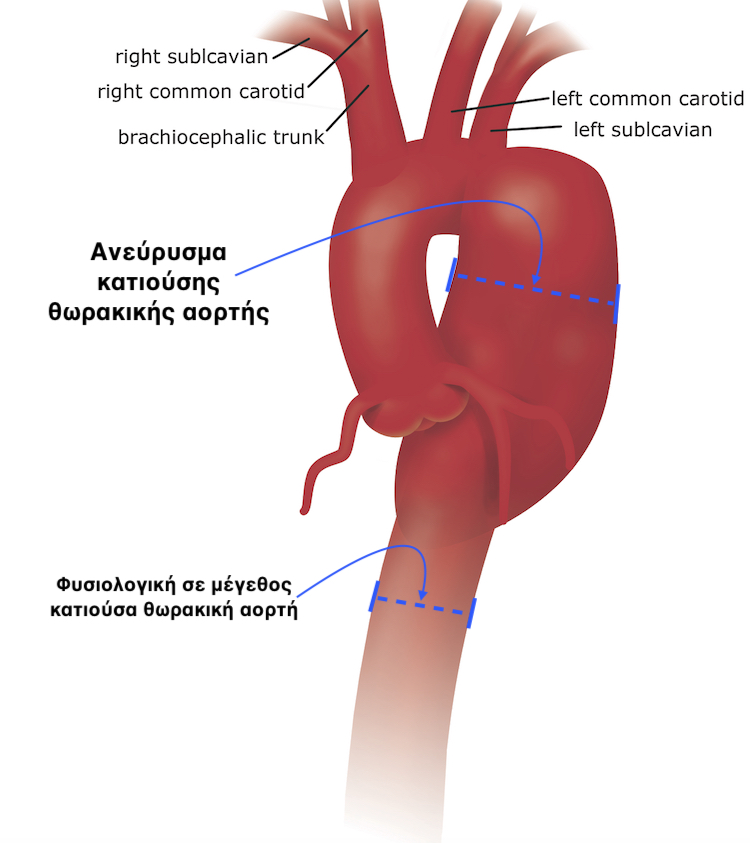
Η διάμετρος της φυσιολογικής κοιλιακής αορτής κυμαίνεται από 2-4εκ.
Η θωρακική αορτή με ανεύρυσμα έχει διάμετρο αρκετές φορές μεγαλύτερη από την διάμετρο της φυσιολογικής αορτής.
Η κατάσταση αυτή, αν δεν αντιμετωπιστεί, μπορεί να οδηγήσει σε ρήξη (¨σπάσιμο¨) της αορτής, και σε σοβαρή εσωτερική αιμορραγία που συχνά οδηγεί στο θάνατο. Ο κίνδυνος ρήξης αυξάνει με το μέγεθος του ανευρύσματος και την υψηλή αρτηριακή πίεση.
Ανεύρυσμα Θωρακικής Αορτής - Συμπτώματα
Πολλοί ασθενείς με ΑΘΑ δεν εκδηλώνουν κανένα σύμπτωμα. Λόγω του γεγονότος αυτού είναι πολύ σημαντικό να μιλήσεις με το γιατρό σου σχετικά με τον κίνδυνο να έχεις ή να αναπτύξεις ΑΘΑ. Όταν υπάρχουν συμπτώματα, το πιο συχνό από αυτά είναι ο πόνος στην περιοχή του στήθους, της μέσης, των ώμων ή της κοιλιάς. Ο πόνος μπορεί να είναι από μετρίας ως μεγάλης εντάσεως.
Μπορεί επίσης να υπάρχει ευαισθησία κατά την πίεση του στήθους, της μέσης ή των ώμων. Ο γιατρός επίσης μπορεί να ανακαλύψει ένα ΑΘΑ κατά την κλινική εξέταση ρουτίνας. Συχνότερα όμως, τα ανευρύσματα αυτά ανακαλύπτονται κατά την διάρκεια ιατρικών εξετάσεων όπως αξονική τομογραφία, μαγνητική τομογραφία ή στεφανιογραφία.
Ο γιατρός σου μπορεί να συστήσει μια αγγειογραφία, αξονική ή μαγνητική τομογραφία ή ενδαγγειακό υπέρηχο για να καθορίσει τις ανατομικές λεπτομέρειες του ανευρύσματος όπως ακριβής θέση, σχήμα, μέγεθος και σχέση με άλλες αρτηρίες.
Τι προκαλεί το ΑΘΑ
'Aτομα με γενετική προδιάθεση (παθολογικά γονίδια), ιστορικό τραύματος της αορτής ή διάφορες αγγειακές παθήσεις μπορούν να εμφανίσουν ένα αδύναμο θωρακικό τοίχωμα, το οποίο κάτω από την πίεση του αίματος διογκώνεται ¨φουσκώνει¨ και λεπταίνει.
Παράγοντες κινδύνου για ανάπτυξη ΑΘΑ αποτελούν το οικογενειακό ιστορικό ανευρύσματος, το κάπνισμα, οι καρδιοπάθιες, η υψηλή αρτηριακή πίεση και οι λιπαρές δίαιτες. Οι περισσότεροι γιατροί συστήνουν απλά προστατευτικά μέτρα όπως έλεγχο της αρτηριακής πιέσεως, διακοπή του καπνίσματος, μείωση των λιπαρών τροφών και κατάλληλη σωματική άσκηση. Οι αλλαγές αυτές του τρόπου ζωής μπορούν να βοηθήσουν στην αποφυγή προβλημάτων στο μέλλον.
Εάν έχεις παράγοντες κινδύνου ανάπτυξης ανευρύσματος, ο γιατρός σου μπορεί να συστήσει περιοδικό κλινικό έλεγχο καθώς και έλεγχο με αξονική τομογραφία ή διοισοφάγειο υπέρηχο. Ο γιατρός σου ακόμα μπορεί να συνταγογραφήσει αντιυπερτασικά φάρκακα.
Ανεύρυσμα Θωρακικής Αορτής - Θεραπεία
α) Συντηρητική αντιμετώπιση
Τα πρώτα μέτρα αντιμετωπισης ενός ΑΘΑ είναι συντηρητικά, μετριάζοντας δηλαδή τους παράγοντες κινδύνου της νόσου. Έτσι λοιπόν απαιτείται έλεγχος της αρτηριακής πιέσεως, διακοπή του καπνίσματος και δίαιτες χαμηλές σε λιπαρά.
β) Ανοιχτή χειρουργική επέμβαση
Με την ανοιχτή χειρουργική επέμβαση αφαιρείται το προβληματικό (ανευρυσματικό) τμήμα της αορτής το οποίο θεωρείται επικίνδυνο για ρήξη. Στην επέμβαση αυτή, ο χειρουργός κάνει μία τομή στο στήθος (μπροστά και πλάγια) και διορθώνει την αορτή με αντικατάσταση του ανευρυσματικού τμήματος με ένα συνθετικό μόσχευμα (σωλήνας) ο οποίος ράβεται με κατάλληλα ράμματα.
Στη επέμβαση απαιτείται διακοπή της ροής του αίματος στην αορτή κατά τη διάρκεια της συρραφής του μοσχεύματος. Η ανοιχτή χειρουργική επέμβαση τυπικά γίνεται υπό γενική αναισθησία και διαρκεί 2-4 ώρες.
Οι ασθενείς συχνά παραμένουν σε μονάδα εντατικής θεραπείας για λίγες ημέρες και απαιτείται συνέχιση της νοσηλείας στο νοσοκομείο για πολλές άλλες. Ανάλογα με τα συνοδά ιατρικά προβλήματα του ασθενούς και την επουλωτική ικανότητα του σώματος, ο συνολικός χρόνος αποκατάστασης μπορεί να διαρκέσει από 3 έως 6 μήνες.
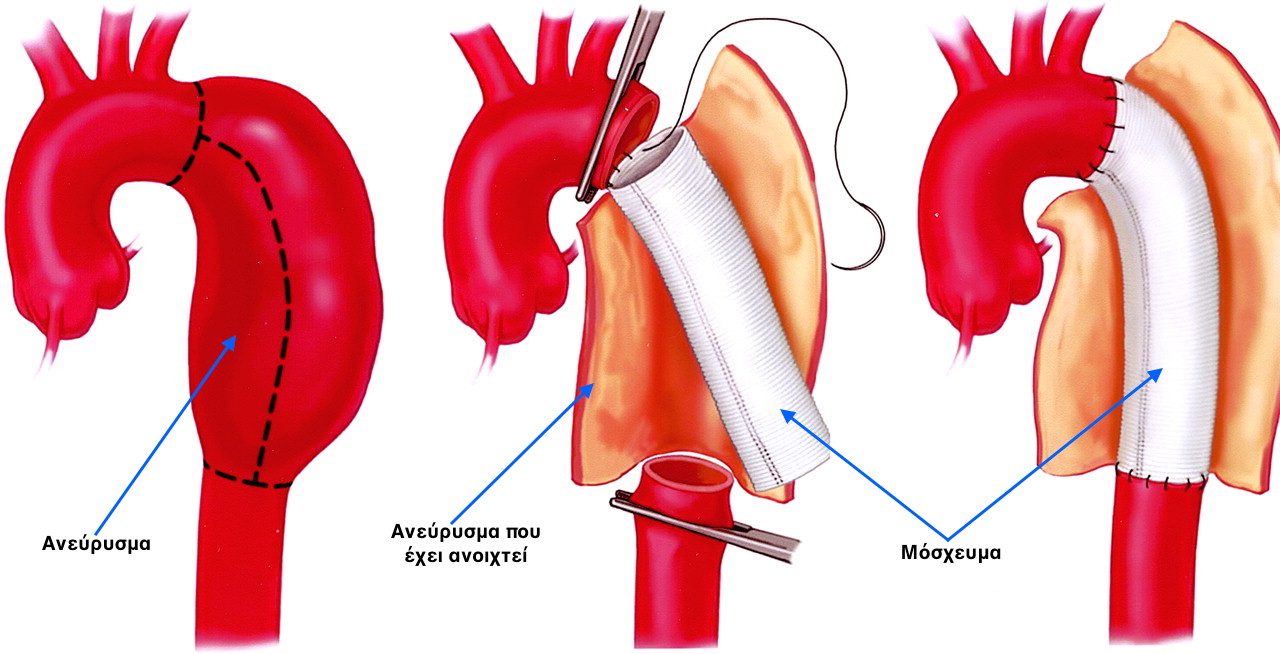
Η ανοιχτή θεραπεία αποτελεί ένα πολύ καλά μελετημένο τρόπο αποκατάστασης του ΑΘΑ με πολλούς όμως περιορισμούς που σχετίζονται με την βαρύτητα της επέμβασης. Έτσι, δεν μπορούν όλοι οι ασθενείς να ανεχτούν μία τόσο μεγάλη επέμβαση.
Ο γιατρός σου θα σε συμβουλέψει για τους κινδύνους μιας ανοιχτής επέμβασης σε σχέση με την γενική κατάσταση της υγείας σου.
γ) Ενδαγγειακή αποκατάσταση
Η ενδαγγειακή θεραπεία των ΑΘΑ είναι σχετικά καινούρια μέθοδος. Λιγότερο επεμβατική σε σχέση με το ανοιχτό χειρουργείο, έχει σαν σκοπό τον αποκλεισμό του ανευρύσματος από την κυκλοφορία με την χρήση ενός ενδαγγειακού μοσχεύματος που τοποθετείται εσωτερικά της αορτής.
Το μόσχευμα τοποθετείται μέσα από το ανεύρυσμα, γεφυρώνοντας τα υγιή (μη ανευρυσματικά) τμήματα της αορτής, δημιουργώντας έτσι ένα νέο μονοπάτι για το αίμα, μέσα από το μόσχευμα και όχι μέσα από το ανεύρυσμα.

Η επέμβαση μπορεί να γίνει με την χρήση γενικής, περιοχικής ή και τοπικής αναισθησίας. Συνήθως διαρκεί 1 με 3 ώρες. Οι ασθενείς μένουν στο νοσοκομείο για λίγες ημέρες μετά το χειρουργείο και μπορούν να επιστρέψουν στους κανονικούς ρυθμούς ζωής μέσα σε 2 με 6 εβδομάδες από το χειρουργείο, ανάλογα με την γενική κατάσταση της υγείας τους.
Η μέθοδος αυτή απαιτεί συχνές επισκέψεις στον γιατρό σου για έλεγχο του μοσχεύματος. Τα μακροπρόθεσμα αποτελέσματα της μεθόδου δεν έχουν πλήρως μελετηθεί και έτσι είναι απαραίτητος ο συχνός έλεγχος του καλού χειρουργικού αποτελέσματος στο βάθος του χρόνου. Οι τρέχουσες οδηγίες για το μετεγχειρητικό έλεγχο περιλαμβάνουν επανεξέταση στον πρώτο μήνα, στους 6 μήνες, στους 12 μήνες, μετά την επέμβαση, και 1 φορά τον χρόνο μετά τον πρώτο χρόνο. Η επανεξέταση περιλαμβάνει απλή ακτινογραφία θώρακος, κλινική εξέταση και αξονική τομογραφία. Κάποιες φορές μπορεί να είναι αναγκαία μία άλλη απεικονιστική μέθοδος, όπως υπέρηχος ή μαγνητική τομογραφία.
Πιθανές επιπλοκές μετά από ενδαγγειακή αποκατάσταση Ανευρύσματος Θωρακικής Αορτής
Η ενδαγγειακή αντιμετώπιση του ΑΘΑ αποτελεί μεγάλη επέμβαση η οποία, αν και με μικρότερα ποσοστά επιπλοκών σε σχέση με την ανοιχτή επέμβαση, δεν τα μηδενίζει. Τις πρώτες 30 ημέρες από την επέμβαση, οι πιο συχνές επιπλοκές, αν αυτές εμφανιστούν, είναι:
- Αιμορραγία και απώλεια αίματος
- Βλάβη αγγείων (συμπερλαμβανομένης και της αορτής)
- Νεφρική ανεπάρκεια
- Καρδιακές αρρυθμίες
- Εντερική απόφραξη, ισχαιμία/νέκρωση εντέρου
- Πνευμονία, δυσκολίες στην αναπνοή
- Αναπνευστική ανεπάρκεια
- Διαφυγή αίματος προς το ανεύρυσμα και όχι προς το τεχνητό μονοπάτι που έχει δημιουργήσει το μόσχευμα.
- Επιπλοκές του τραύματος, όπως η λοίμωξη.
- Καρδιακές επιπλοκές
- Προσωρινή ή μόνιμη απώλεια των αισθήσεων στα πόδια, παράλυση κάτω άκρων
- Αγγειακό εγκεφαλικό επεισόδιο
- Θάνατος
Μπορεί να χρειαστεί και άλλο χειρουργείο μετά την ενδαγγειακή αποκατάσταση;
Τα μακροπρόθεσμα αποτελέσματα της ενδαγγειακής θεραπείας δεν έχουν ακόμα μελετηθεί. Μικρό ποσοστό ασθενών μπορεί να χρειαστεί επανεπέμβαση στις παρακάτω περιπτώσεις:
- Ενδοδιαφυγή: Ενδοδιαφυγή υπάρχει όταν, μετά την επέμβαση, συνεχίζει ένα μέρος του αίματος να ρέει προς την παθολογική αορτή (το ανεύρυσμα) και όχι μέσα από το καινούριο τεχνητό μονοπάτι, που είναι το ενδαγγειακό μόσχευμα.
- Αύξηση του ανευρύσματος ή ρήξη.
- Αποκλεισμός αγγείων, με συμπτώματα πόνου, αδυναμίας, μουδιάσματος στα χέρια, στα πόδια ή στους γοφούς, ή ωχρότητα ή κυάνωση στα χέρια ή στα πόδια.
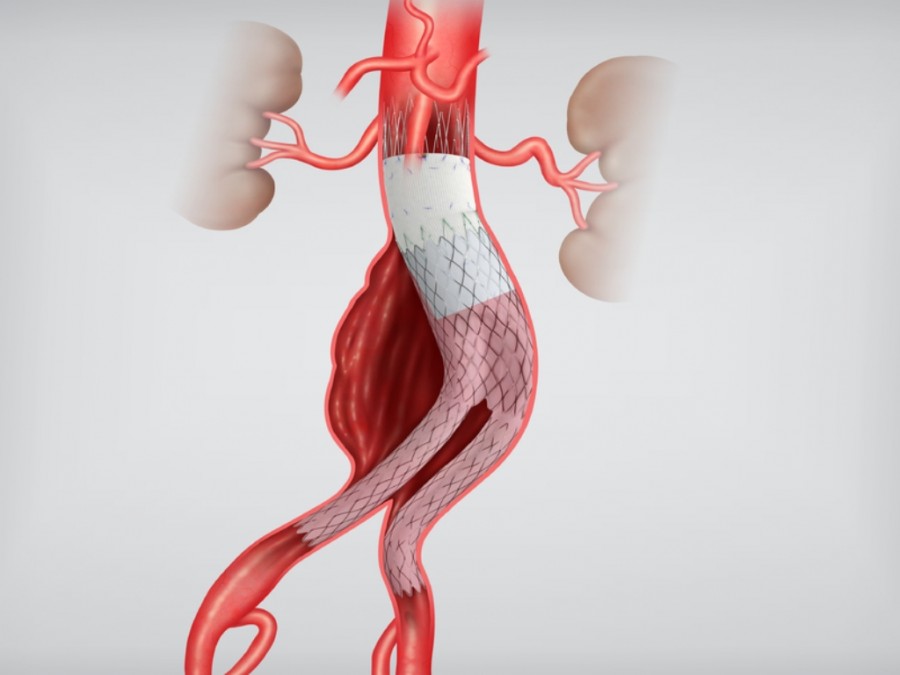
Τι είναι το Ανεύρυσμα Κοιλιακής Αορτής;
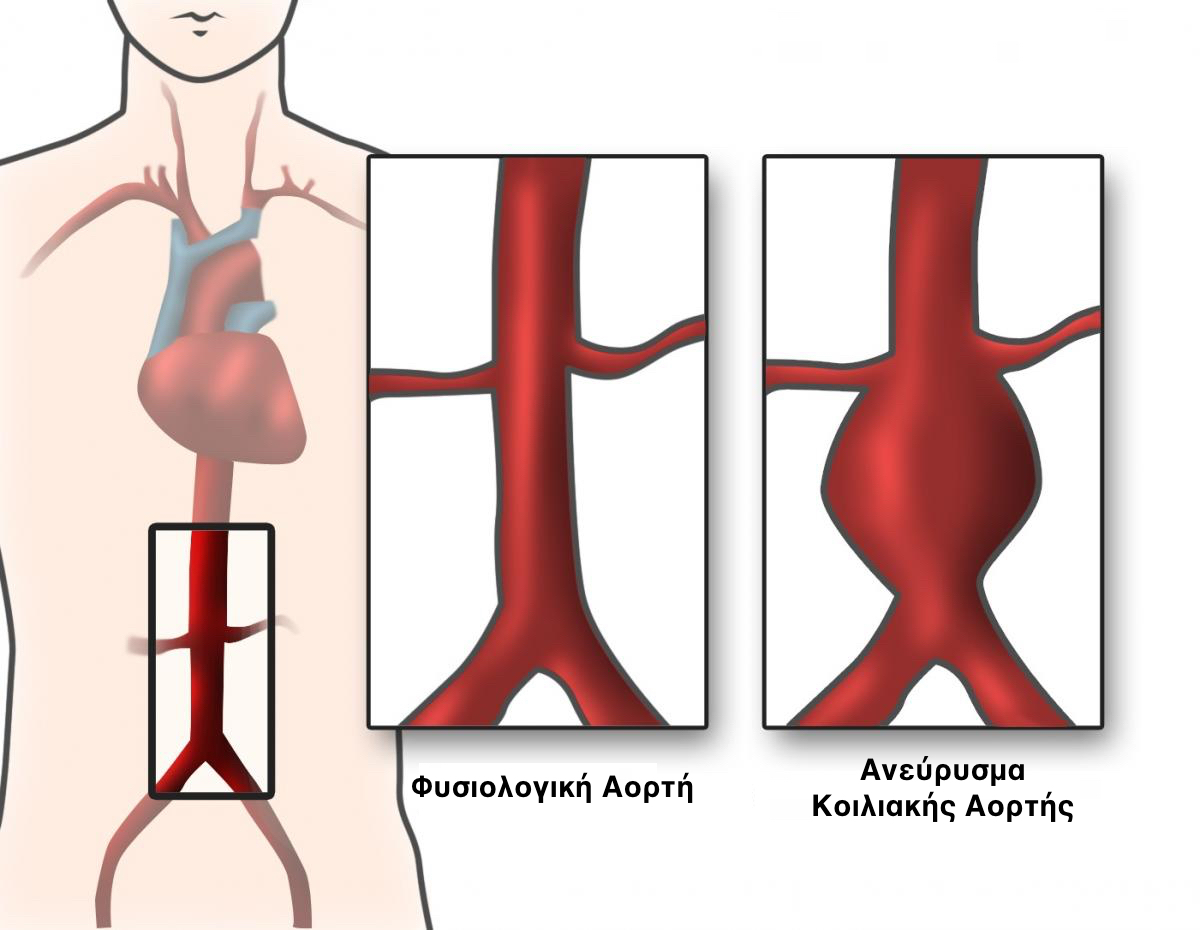 Ανευρύσματα ονομάζουμε τις μεγάλες διογκώσεις, δίκην μπαλλονιού, των αρτηριών, οι οποίες προκύπτουν λόγω αδυναμίας του τοιχώματός τους. Το αδύναμο τοίχωμα μιας αρτηρίας υποχωρεί, κάτω από την πίεση του αίματος, με αποτέλεσμα το αγγείο, σταδιακά, να ‘φουσκώνει’.
Ανευρύσματα ονομάζουμε τις μεγάλες διογκώσεις, δίκην μπαλλονιού, των αρτηριών, οι οποίες προκύπτουν λόγω αδυναμίας του τοιχώματός τους. Το αδύναμο τοίχωμα μιας αρτηρίας υποχωρεί, κάτω από την πίεση του αίματος, με αποτέλεσμα το αγγείο, σταδιακά, να ‘φουσκώνει’.
Πιο συγκεκριμένα, ανεύρυσμα καλούμε την αύξηση του μεγέθους μιας αρτηρίας, πάνω από το 50% του φυσιολογικού της μεγέθους. Κάθε αρτηρία μπορεί να γίνει ανευρυσματική, συχνότερα όμως τα ανευρύσματα παρατηρούνται στην αορτή.
Η αορτή είναι το μεγάλο αγγείο που ξεκινά από την καρδιά, διασχίζει τον θώρακα, εν συνεχεία την κοιλιά και τελικά διχάζεται στην λεκάνη. Η αορτή δίνει κλάδους για να φτάσει το αίμα σε ολόκληρο το σώμα.
Το τμήμα της αορτής που παρουσιάζει συχνότερα ανεύρυσμα είναι αυτό της κοιλιάς (κάτω από το επίπεδο του διαφράγματος), και εκεί εντοπίζεται το λεγόμενο ανεύρυσμα της κοιλιακής αορτής.
Γιατί τα ανευρύσματα είναι επικίνδυνα για την ζωή;
Καθώς το μέγεθος ενός ανευρύσματος σταδιακά μεγαλώνει, παράλληλα μεγαλώνει και ο κίνδυνος αυτό να σπάσει. Το ‘σπάσιμο’ της αορτής (ρήξη αορτής) σημαίνει αθρόα εσωτερική αιμορραγία, η οποία συχνά είναι θανατηφόρα, παρά την προσπάθεια χειρουργικής αποκατάστασης. Η πιθανότητα επιβίωσης από ρήξη ανευρύσματος κοιλιακής αορτής είναι περίπου 10-50% και οι ασθενείς που επιβιώνουν, συχνά, ταλαιπωρούνται από σοβαρές επιπλοκές.
Η συχνότητα του ανευρύσματος της κοιλιακής αορτής έχει τριπλασιαστεί τα τελευταία 40 χρόνια, λόγω της αύξησης του μέσου όρου ζωής. Παρατηρούνται συνήθως σε ηλικίες μεγαλύτερες των 65 ετών και είναι 4 φορές συχνότερα στους άνδρες, σε σχέση με τις γυναίκες.
Τι προκαλεί το Ανεύρυσμα της Κοιλιακής Αορτής;
Το ανεύρυσμα της κοιλιακής αορτής οφείλεται σε βλάβη του τοιχώματος της αορτής. Η βλάβη του αορτικού τοιχώματος είναι αποτέλεσμα μιας φλεγμονώδους διαδικασίας, η οποία λαμβάνει χώρα στο τοίχωμα. Η φλεγμονή αυτή καταστρέφει σταδιακά το τοίχωμα, προκαλώντας την αδυναμία του να ανθίσταται στην πίεση του αίματος. Έτσι, η αορτή σταδιακά ‘ξεχειλώνει’ και αυξάνεται η διάμετρός της.
Αρκετοί παράγοντες έχει βρεθεί να είναι υπεύθυνοι για την διαδικασία αυτή. Οι κυριότεροι είναι:
- Γονιδιακοί παράγοντες (οδηγούν σε ελαττωματική κατασκευή του αορτικού τοιχώματος)
- Υψηλή αρτηριακή πίεση
- Κάπνισμα
- Υψηλή χοληστερίνη στο αίμα
Οι βασικοί παράγοντες κινδύνου για εμφάνιση ανευρύσματος κοιλιακής αορτής είναι:
- Το ανδρικό φύλο
- Η ηλικία άνω των 60 ετών
- Η υψηλή αρτηριακή πίεση
- Το κάπνισμα
- Το οικογενειακό ιστορικό ανευρύσματο
Υπάρχουν συμπτώματα στο ανεύρυσμα της κοιλιακής αορτής; Ποια είναι αυτά;
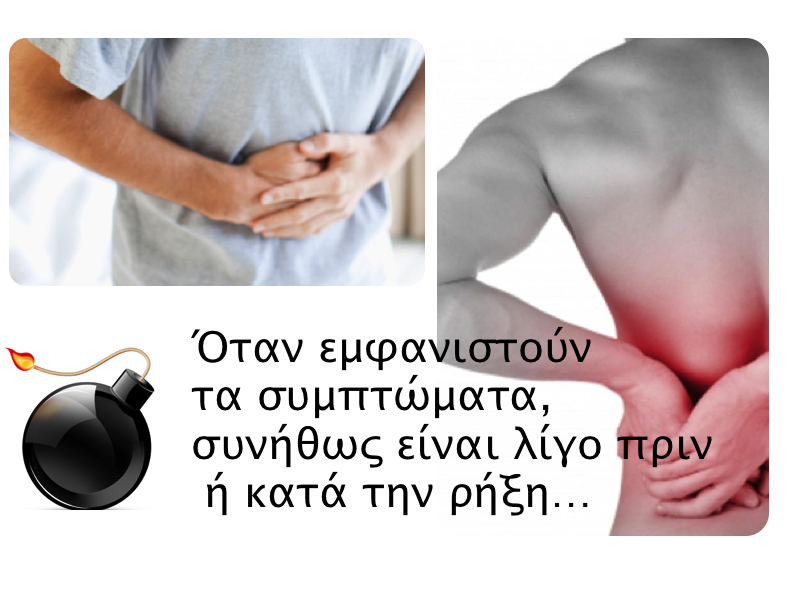 Τα περισσότερα ανευρύσματα δεν προκαλούν συμπτώματα. Το ανεύρυσμα της κοιλιακής αορτής είναι μία ύπουλη νόσος, η οποία πολύ δύσκολα θα σας υποψιάσει...
Τα περισσότερα ανευρύσματα δεν προκαλούν συμπτώματα. Το ανεύρυσμα της κοιλιακής αορτής είναι μία ύπουλη νόσος, η οποία πολύ δύσκολα θα σας υποψιάσει...
Κάποιες φορές, λεπτόσωμα άτομα μπορεί να αντιληφθούν μία σφύζουσα μάζα στην κοιλιά τους και αυτό να τους οδηγήσει στο γιατρό.
Το ανεύρυσμα της κοιλιακής αορτής μπορεί να παρομοιαστεί με μία ωρολογιακή βόμβα, η οποία συνήθως εμφανίζει συμπτώματα λίγο πριν ‘εκραγεί’. Τα συμπτώματα αυτά είναι ξαφνικός, έντονος πόνος στην μέση ή την κοιλιά με συνοδό φουσκώματα, ναυτία ή εμετό. Η έναρξη αυτών των συμπτωμάτων θα πρέπει να σημαίνει άμεση και όσο το δυνατόν πιο γρήγορη ιατρική βοήθεια σε εξειδικευμένο κέντρο.
Αν το ανεύρυσμα σπάσει θα εμφανιστούν συμπτώματα αιμορραγίας όπως ζάλη, τάση για λιποθυμία, αδυναμία, εφίδρωση, ταχυκαρδία και απώλεια συνείδησης.
Μπορώ να εμποδίσω την εμφάνιση ενός αορτικού ανευρύσματος;
Πολλές φορές οι γονιδιακοί παράγοντες είναι πολύ ισχυροί και έτσι δεν είναι δυνατόν κάποιος να αποφύγει την εμφάνιση ενός ανευρύσματος. Παρ’όλα αυτά, πολλοί υποψήφιοι ασθενείς για ανεύρυσμα μπορεί να το αποφύγουν ακολουθώντας τις παρακάτω οδηγίες:
- Διακοπή του καπνίσματος. Το κάπνισμα είναι ο ισχυρότερος εξωτερικός παράγοντας για την εμφάνιση ανευρύσματος κοιλιακής αορτής. Οι καπνιστές έχουν 8 φορές μεγαλύτερη πιθανότητα να εμφανίσουν ανεύρυσμα σε σχέση με τους μη καπνιστές. Η νικοτίνη προκαλεί σπασμό στις αρτηρίες και αυτό σημαίνει αύξηση των πιέσεων μέσα σε αυτές. Επιπλέον, το κάπνισμα εμποδίζει τις διαδικασίες επούλωσης του αρτηριακού τοιχώματος.
- Έλεγχος της αρτηριακής πιέσεως. Η υπέρταση αναγκάζει την καρδιά να δουλεύει εντονότερα για να ‘σπρώξει’ το αίμα μέσα από τις αρτηρίες, ασκώντας μεγαλύτερη πίεση στα τοιχώματά τους. Επιπλέον, σε ένα αδύναμο (γονιδιακά) αορτικό τοίχωμα, η αυξημένη πίεση οδηγεί γρηγορότερα σε αύξηση του μεγέθους της αορτής.
- Έλεγχος της δίαιτας και του σωματικού βάρους. Οι λιπαρές τροφές είναι η βασική αιτία για την συσσώρευση υλικού μέσα στις αρτηρίες, το οποίο όχι μόνο τις μπλοκάρει και εμποδίζει την ροή του αίματος μέσα σε αυτές, αλλά προκαλεί, επίσης, βλάβη στο αορτικό τοίχωμα. Απέφυγε τις μεγάλες ποσότητες αλατιού, οι οποίες αυξάνουν την αρτηριακή πίεση και αντικατέστησε τις λιπαρές τροφές με φρούτα, λαχανικά, γαλακτοκομικά προϊόντα χαμηλών λιπαρών, και τροφές μαγειρεμένες στον ατμό.
- Έλεγχος χοληστερίνης στο αίμα. Σε περίπτωση που η διατροφή δεν είναι ποιοτική μπορεί ο γιατρός σου να συνταγογραφήσει φάρμακα που μειώνουν την χοληστερίνη.
- Σωματική άσκηση με πρόγραμμα.
Πώς αντιμετωπίζεται το ανεύρυσμα της κοιλιακής αορτής;
Ένας από τους λόγους που ο γιατρός εξετάζει την κοιλά σου σε μια εξέταση ρουτίνας είναι για να διαπιστώσει την ύπαρξη ανευρύσματος κοιλιακής αορτής. Με την εξέταση αυτή μπορεί να διαπιστωθούν περίπου οι μισές περιπτώσεις ΄σιωπηλών’ ανευρυσμάτων κοιλιακής αορτής.
Αν ένα ανεύρυσμα ανακαλυφθεί ή υπάρχουν ύποπτα συμπτώματα, ο γιατρός σου μπορεί να σε προγραμματίσει για τις ακόλουθες απεικονιστικές εξετάσεις: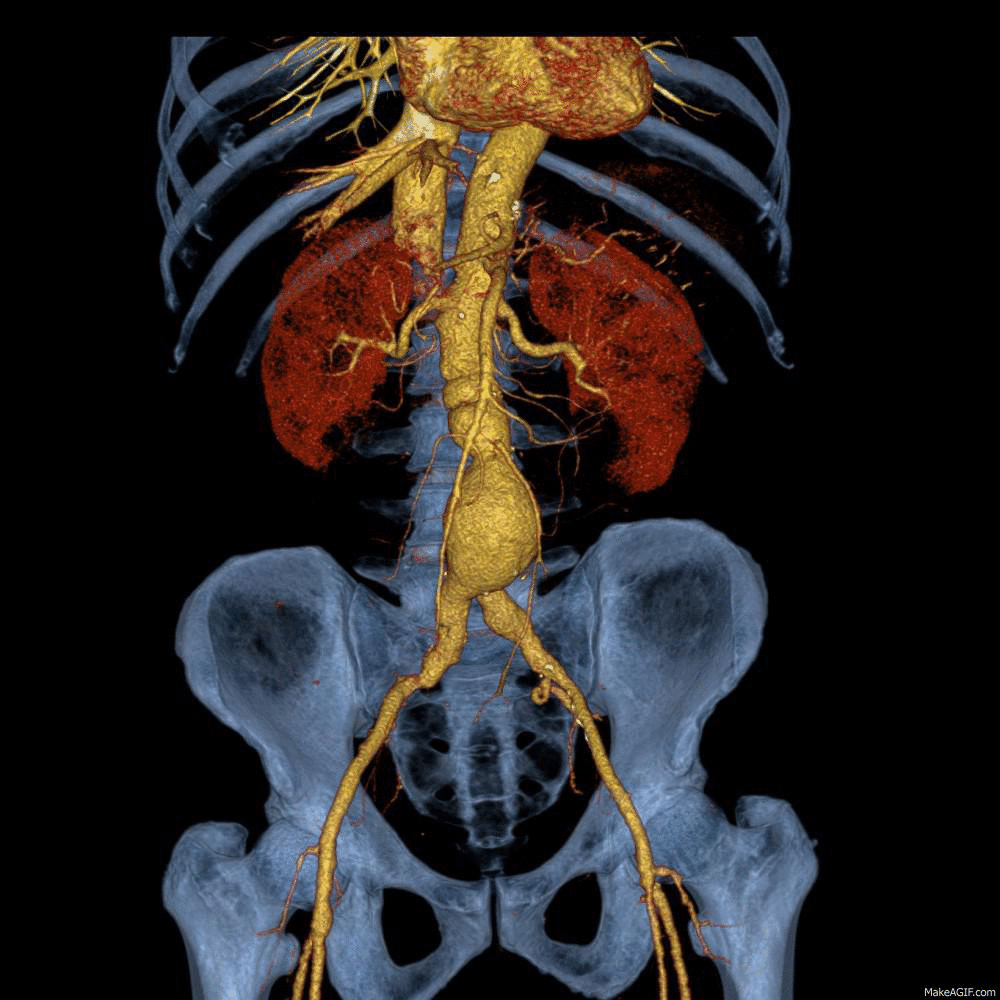
- Υπερηχογραφικός έλεγχος
- Αξονική τομογραφία κοιλίας
- Μαγνητική τομογραφία κοιλίας
- Αρτηριογραφία (έγχυση σκιαγραφικής ουσίας στην αορτή και λήψη ακτινογραφιών)
Όταν τα ανευρύσματα είναι μικρά (< 5 cm) ο γιατρός θα σου προτείνει πρόγραμμα παρακολούθησης, είτε με υπέρηχο, είτε με αξονική τομογραφία.
Τα μεγαλύτερα ανευρύσματα χρειάζονται χειρουργική αντιμετώπιση. Υπάρχουν 2 βασικοί τρόποι αντιμετώπισης: η ανοιχτή μέθοδος, με τομή στην κοιλιά, και η ενδαγγειακή μέθοδος με μικρές τομές στις βουβωνικές περιοχές.
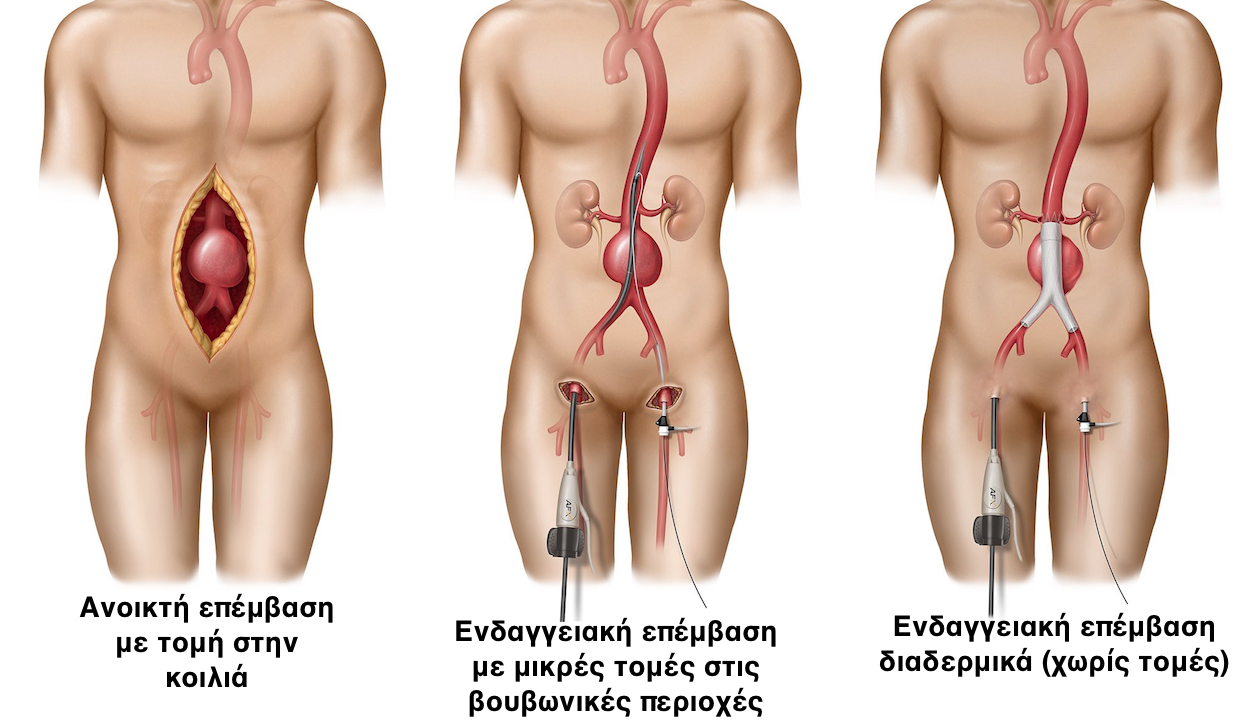
A) Ανοιχτή Χειρουργική Αποκατάσταση Ανευρύσματος Κοιλιακής Αορτής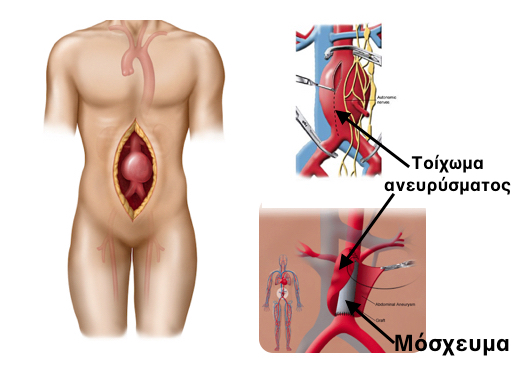
Η ανοιχτή χειρουργική μέθοδος εφαρμόζεται για πάνω από 50 χρόνια και παραμένει αποτελεσματικότατη. Με τομή στην κοιλιά, ο χειρουργός φτάνει στην αορτή και αντικαθιστά το ανευρυσματικό - παθολογικό τμήμα της αορτής με ένα συνθετικό μόσχευμα, τα άκρα του οποίου ταιριάζουν σε μέγεθος με την φυσιολογική αορτή και ράβονται σε αυτή, πάνω και κάτω από το ανεύρυσμα.
Β) Ενδαγγειακή Αποκατάσταση Ανευρύσματος Κοιλιακής Αορτής
Η ενδαγγειακή μέθοδος εφαρμόζεται τα τελευταία 10 χρόνια, με συνεχώς αυξανόμενο αριθμό ασθενών να προσχωρούν στο ενδαγγειακό ‘στρατόπεδο’. Με την μέθοδο αυτή εισάγεται στο σώμα, μέσω της αρτηρίας της βουβωνικής περιοχής, ένα ενδομόσχευμα, το οποίο μεταφέρεται στην κατάλληλη περιοχή, μέσω ειδικού καθετήρα. Το μόσχευμα οδηγείται στην κατάλληλη θέση με την βοήθεια απλών ακτινογραφιών, οι οποίες λαμβάνονται συνεχώς κατά την διάρκεια της επέμβασης.
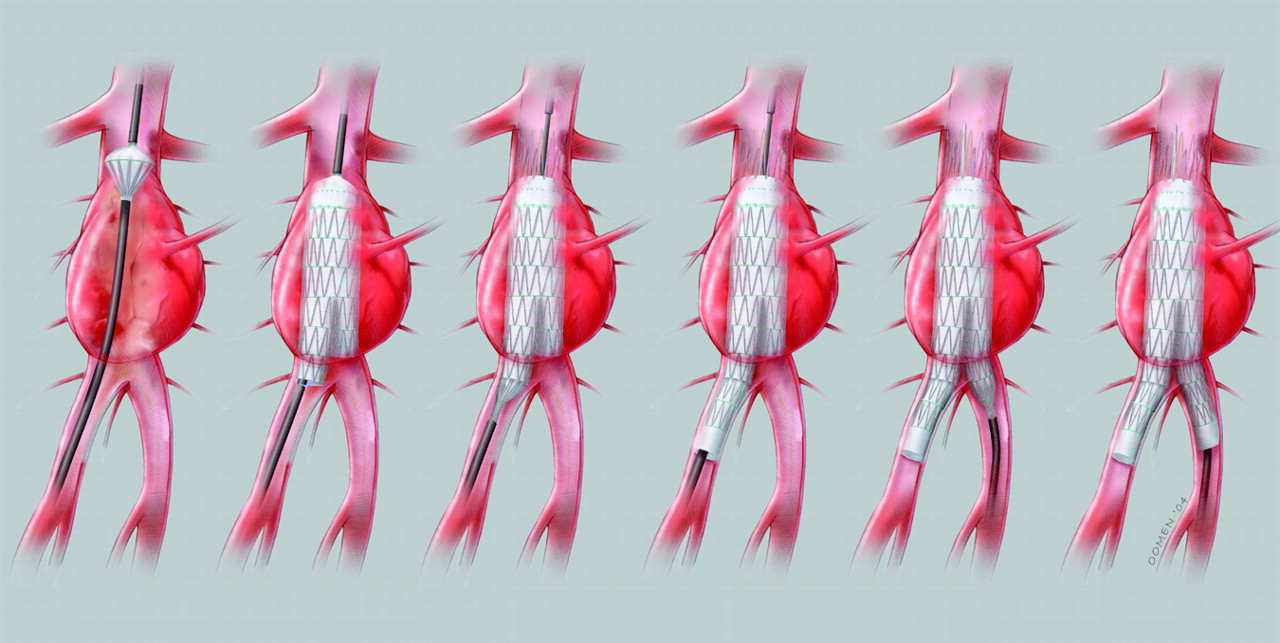
Το ενδαγγειακό μόσχευμα τοποθετείται εσωτερικά της αορτής και αναγκάζει την ροή του αίματος να περνά μέσα από αυτό και όχι μέσα από την παθολογική αορτή (δηλαδή το ανεύρυσμα). Έτσι, το ανεύρυσμα δεν δέχεται πιέσεις και εξανεμίζεται ο κίνδυνος να σπάσει.
Η ενδαγγειακή επέμβαση μπορεί να πραγματοποιηθεί υπό γενική, περιοχική ή ακόμη και τοπική αναισθησία. Είναι πολύ λιγότερο επεμβατική μέθοδος, σε σχέση με την ανοιχτή επέμβαση, αλλά δεν είναι κατάλληλη για όλους τους ασθενείς, λόγω ανατομικών περιορισμών.
Γενικά, η ενδαγγειακή μέθοδος προτιμάται σε ασθενείς με σοβαρά συνοδά προβλήματα υγείας, τα οποία τους καθιστούν υψηλού κινδύνου για την ανοιχτή επέμβαση, εφόσον, βέβαια, έχουν κατάλληλη ανατομία για το ενδαγγειακό μόσχευμα.